Modul 2
| Portal: | Helsekompetanse |
| Kurs: | Nettkurs om langtids mekanisk ventilasjon |
| Bok: | Modul 2 |
| Skrevet ut av: | Gjestebruker |
| Dato: | søndag, 31. mai 2026, 15:41 |
Innholdsfortegnelse
- Å puste med
- Hva er LTMV?
- Ventilasjonsstøtte
- Pustemaskiner
- BiPAP
- Respirator
- Test deg selv
- Hoste- og sekretproblematikk
- Effektiv hoste
- Pusteteknikker
- Hostestøtte
- Utstyr
- Ekstra tiltak
- Test deg selv
- Maskebehandling
- Valg av maske
- Tilpasning
- Forebygge komplikasjoner
- Observasjoner
- Renhold
- Test deg selv
- Trakeostomi
- Hvorfor og hvordan
- Kanyler
- Sug
- Ventilasjonsbag
- Kommunikasjon
- Akutte hendelser
- Test deg selv
- Manualer og sjekklister
Å puste med
Når pustemuskulaturen er svak, eller reguleringen av pusteaktivitet i hjernens pustesenter er forstyrret, kan det være behov for pustehjelp med maskiner. Når slik pustehjelp er nødvendig over lang tid og utenfor sykehus brukes begrepet "langtids mekanisk ventilasjonsstøtte", forkortet LTMV. Hensikten med behandingen er både økt livslengde, bedret helse og bedret livskvalitet. Behandlingen krever kunnskap og ferdigheter, såvel av bruker som pårørende, assistenter eller helsefagarbeidere som kan være en del av nettverket til den det gjelder.
I denne modulen vil du få presentert
- prinsippene for hvordan ventilasjonsstøtte kan hjelpe pusten
- hvordan maskinene som gir ventilasjonsstøtte virker
- hvordan behandlingen kan gis via maske eller trakeostomi
- hvorfor god hoste er viktig, og hva du kan gjøre ved mye sekretproblematikk
- beredskap for hvordan du skal forholde deg ved akutte hendelser
Læringsutbytte
Når du har gjennomgått dette kapitlet, har du fått grunnleggende kunnskaper om hva langtids mekanisk ventilasjon er og om bruk av maske, trakeostomi og munnstykke. Du har også lært hvordan du kan håndtere sekretproblematikk og akutte hendelser.
Hva er LTMV?
LTMV står for langtids mekanisk ventilasjon.
Behandlingen innebærer at hvis pustefunksjonen din ikke er god nok, kan du med mekaniske hjelpemidler sørge for at kroppen får puste likevel. Tidligere kalte man dette hjemmerespiratorbehandling. Mor til Vanja forteller:
Nasjonal faglig retningslinje for LTMV sier:
LTMV er et behandlingstilbud til en gruppe pasienter med kronisk alvorlig pustesvikt som i hovedsak skyldes redusert kraft eller svekket regulering av pustefunksjonen. Hensikten med LTMV er å øke livslengde og/eller bedre livskvalitet.
LTMV foregår utenfor sykehus etter en første vurderings- og oppstartsfase i sykehuset. Faglige vurderinger vil i hovedsak være forankret i spesialisthelsetjenesten. Tilrettelegging for gjennomføring utenfor sykehus er i hovedsak et ansvar for kommunen i samarbeid med pasient og pårørende.
Pasienter har varierende grader av hjelpebehov ved gjennomføring av LTMV. Omtrent 10 prosent av pasientene trenger hjelp opptil 24 timer i døgnet. For pasienter med alvorlig og eventuelt fremskridende grunnsykdom, vil en beslutning om å starte LTMV kreve en omfattende etisk og faglig vurdering.
Formålet med retningslinjen er å bidra til:
- likeverdighet i tilbudet uavhengig av alder, kjønn, bosted, sosioøkonomisk status og etnisk tilhørighet, og
- helhet og kvalitet i pasientforløpet
Les mer om de nasjonale retningslinjene for LTMV her:
- Nasjonal faglig retningslinje for langtids mekanisk ventilasjon (pdf)
- Nasjonal veileder for langtids mekanisk ventilasjon (pdf)
Tre brukere av LTMV
Vi har intervjuet tre brukere av LTMV om hvordan de opplever å leve med pustehjelpemidler. Kanskje kan du ha nytte av deres erfaringer, enten du selv bruker pustehjelpemidler, kjenner noen som gjør det eller du jobber som assistent for noen som gjør det. Kanskje er det aktuelt for deg å ta en helsefagutdanning, eller å starte å jobbe som assistent for en som bruker LTMV? Kanskje har du rett og slett bare lyst til å lære noe om dette temaet?
Å lytte til fortellingene til de som har behov for LTMV er ofte viktig for å få en bedre forståelse for hvordan det oppleves å være i den situasjonen. I første del av kurset, Å leve med, møtte du Jørgen, Vanja og Øyvind som lever med pustestøtte. Du skal få møte dem igjen seinere i kurset også.
Ventilasjonsstøtte
I dette kapittelet kan du lære om:
- Normal pust.
- Kronisk pustesvikt.
- Hvem som kan ha nytte av behandling med pustemaskiner.
- Hvilke typer maskiner som finnes og hvordan de virker.
- Generelle prinsipper for hvordan de betjenes og vedlikeholdes og hvilken oppfølging som er nødvendig.
Pustesvikt
Mange pasienter som har kronisk pustesvikt og behøver hjelp med pustemaskiner hjemme, har friske lunger, men har sykdom i pustemuskulaturen eller skade av nervesystemet som lammer pustemusklene. Kroppens evne til å pumpe luft inn og ut av lungene er skadet, men når luften kommer ned i lungene, blir den utnyttet normalt. Konsekvensen av å puste for svakt er at karbondioksydinnholdet i blodet blir unormalt høyt og oksygeninnholdet blir unormalt lavt. På fagspråket kalles denne type pustesvikt for underventilering eller hypoventilasjon. Når vi sover, puster vi mindre og dårligere enn i våken tilstand. Pustemusklene må jobbe mer, blir anstrengte og får aldri hvilt seg ut til neste dags aktivitet. Pustesvikt er derfor som regel verst om natten, og dette forklarer i mange tilfeller de første symptomene på underventilering samt det faktum at mange pasienter greier seg med pustehjelp kun om natten.
Symptomer på slik pustesvikt kan være:
- Hyppige nattlige oppvåkninger, urolig søvn
- Søvnighet på dagtid
- Lite uthvilt etter søvn
- Tretthet
- Redusert konsentrasjonsevne
- Morgenhodepine
- Tungpust ved hvile eller anstrengelse
- Tungpust når en ligger flatt på rygg
- Hyppige luftveisinfeksjoner
- Appetittløshet
- Kraftløshet
- Vekttap

Følgene av pustesvikt kan være at man blir uopplagt, sliten og får hodepine om morgenen. Om dagen føler man seg ofte trøtt og søvnig, spesielt i situasjoner med litt monoton aktivitet, som ved lesing, TV-titting, bilkjøring og lignende aktiviteter. Det er ikke uvanlig å sovne i slike situasjoner. Evnen til å konsentrere seg, lære og huske kan bli dårligere. Man kan få en følelse av nedstemthet og interesseløshet. Noen merker også nedsatt fysisk yteevne, og noen merker at de blir tungpustet ved mindre anstrengelser enn de tidligere har erfart. Appetitten kan også bli redusert.
Fordi hostemusklene er svake og anstrengte, hoper det seg lett opp slim i luftveiene. Normalt ville dette ellers blitt hostet opp. Slimet gir grobunn for bakterier, og det oppstår derfor lett infeksjoner som bronkitter og lungebetennelser. Disse luftveisinfeksjonene legger en ekstra arbeidsbyrde på pustemusklene, og kan framkalle en plutselig (akutt) alvorlig pustesvikt, som kan bli livstruende hvis den ikke blir behandlet riktig og i tide.
Pustesvikt utvikler seg ofte langsomt over tid, og det kan da være lett å overse. Noen ganger kan det være familie eller venner som først blir oppmerksom på at det har skjedd en endring, som for eksempel at en virker mer trøtt og ukonsentrert.
Hvordan påvise pustesvikt?
Personer med lidelser som kan medføre underventilering bør få tilbud om regelmessige kontroller hos lungelege. Når det oppstår symptomer, kan en legeundersøkelse, eventuelt med tilleggsundersøkelser av pustefunksjon under søvn, bekrefte eller avkrefte om det foreligger et problem og hva som kan gjøres. I tillegg til sykehistorie og symptomer kan undersøkelse gjøres med måling av oksygen og karbondioksyd i blodet om dagen eller om natten. Måling av lungevolumene og pustemusklenes kraft hører med til grunnleggende utredning. Noen undersøkelser må gjøres på sykehus, andre kan gjøres hjemme med transportabelt utstyr.
Hvem kan ha nytte av behandling?
Personer med muskelsvakhet og nevrologiske sykdommer som rammer pustemuskler kan utvikle pustesvikt og trenge hjelp til å avlaste de anstrengte innpustingsmusklene. Stiv brystkasse eller stor skjevhet i rygg kan også medføre pustesvikt fordi arbeidet med å trekke luften ned i lungene blir større enn det muskulaturen greier å utføre. Noen pasienter med svær overvekt kan få pustesvikt, dels fordi pustemusklene blir for svake og dels fordi pustesenteret som styrer pusteaktiviteten fungerer unormalt. Noen pasienter har primær skade i pustesenteret som forstyrrer reguleringen av pusten, og de vil ha behov for behandling.
Hvilke pustemaskiner finnes?
Sykdommer som gir kronisk pustesvikt med underventilering og plagsomme symptomer kan vi behandle med mekanisk pustehjelp. I moderne språkbruk er samlebetegnelsen langtidsmekanisk ventilasjonsstøtte og dette omfatter både avanserte pustemaskiner, til vanlig kalt respirator og litt enklere maskiner, kalt BiPAP. Begge deler er mekaniske luftpumper som hjelper pustemusklene ved å presse luft ned i lungene via luftveiene. Luften går fra pumpen gjennom en slange til brukeren. Hos de fleste pasienter er slangen koblet til en maske som enten dekker nese eller nese og munn, men noen pasienter kan i stedet være knyttet til respiratorslangen ved et plastrør (kanyle) som går gjennom et hull på halsen (trakeostomi) inn til luftrøret.
Respirator og BiPAP: Mekaniske luftpumper
Animert illustrasjon av hvordan BiPAP-maskin fungerer. BiPAP presser luft ned i lungene og skaper dypere innpust hos bruker.
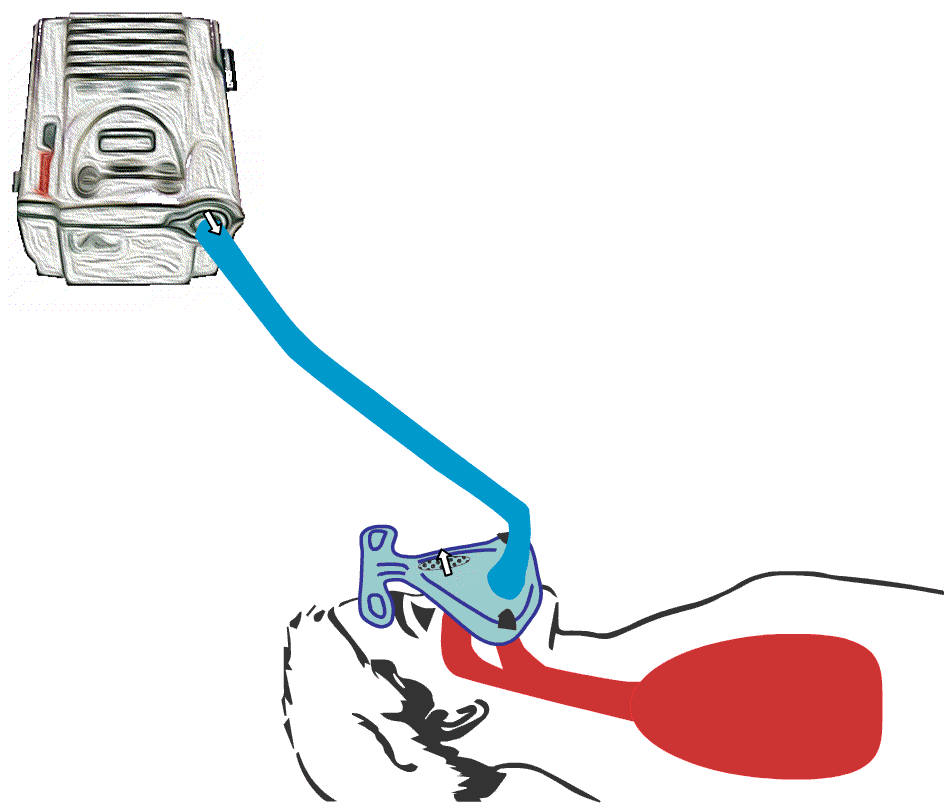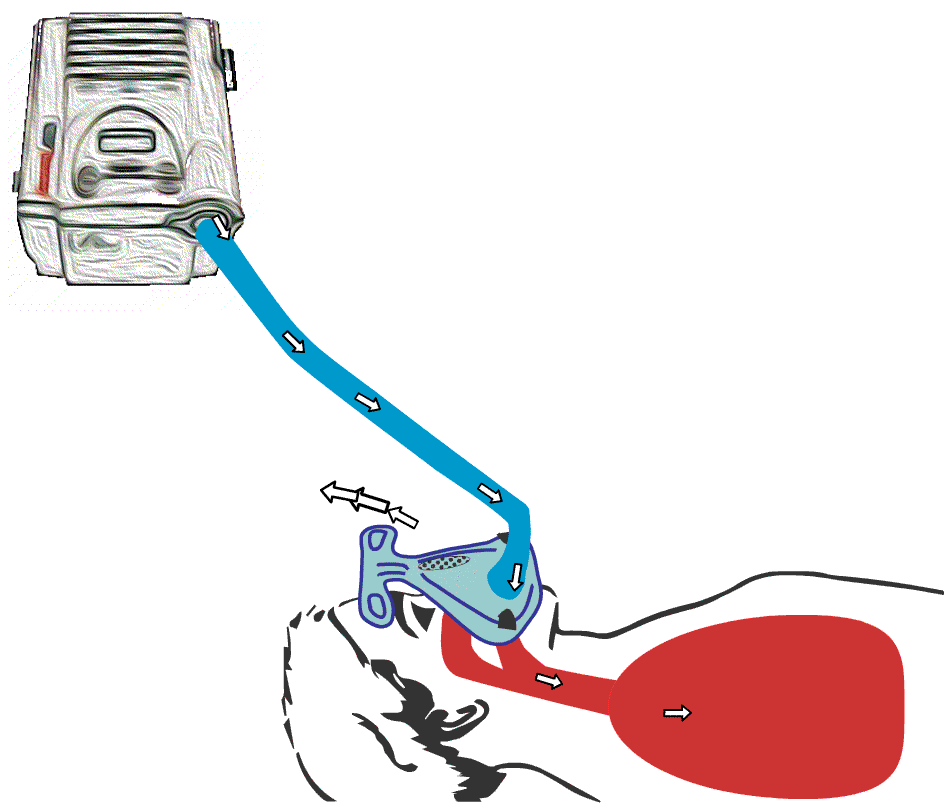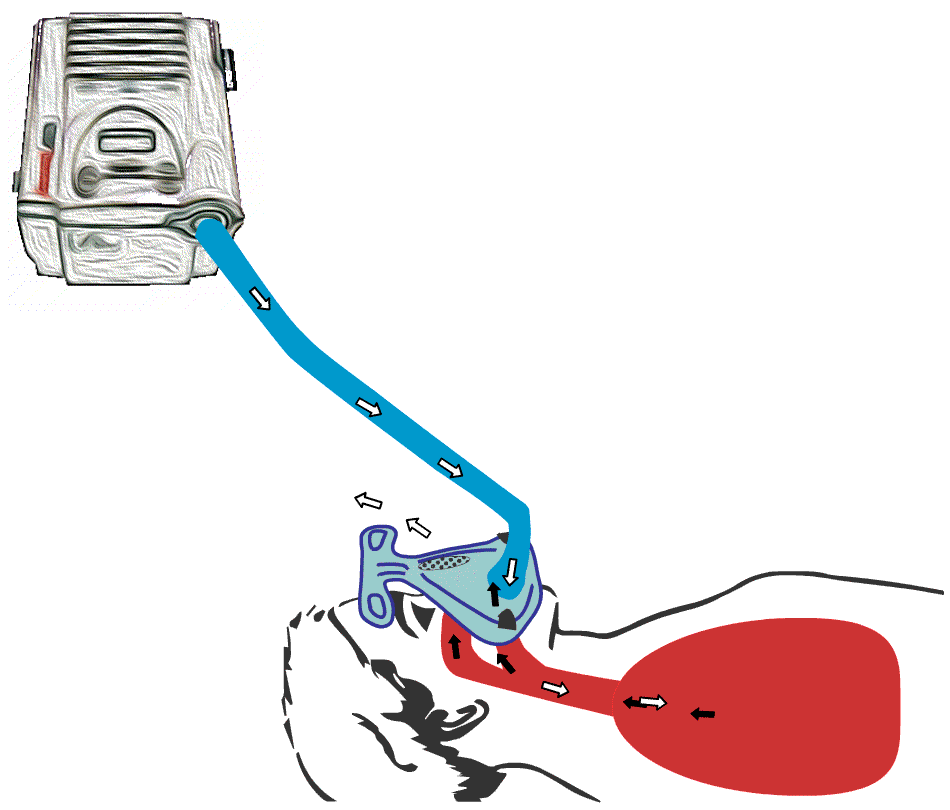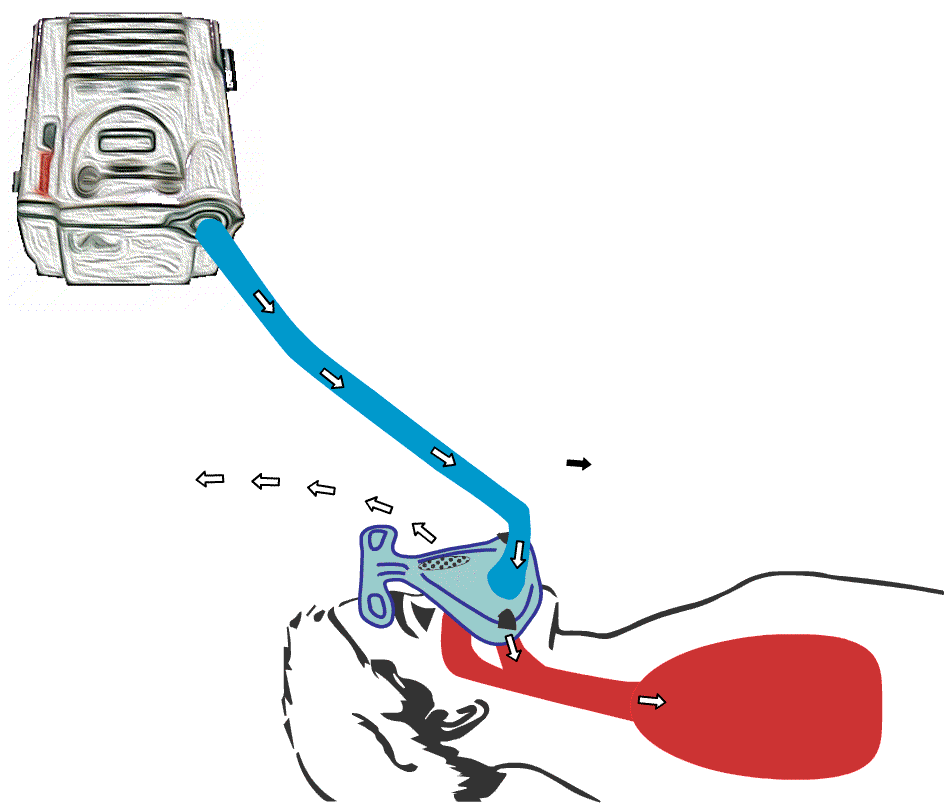
Animert illustrasjon av hvordan
BiPAP-maskin fungerer. BiPAP presser luft ned i lungene og skaper dypere innpust hos bruker.
Animert illustrasjon av hvordan de første respiratorene hadde en belg som presset luft ut i slangen.
Animert illustrasjon av hvordan det i dag er turbiner som lager luftstrømmen i alle maskinene.
Liste over definisjoner
- Respirator – «re- »; « -spirare» = «den som puster om igjen» – er avanserte pustemaskiner som er godkjent for pasienter som trenger pustehjelp hele døgnet.
- Ventilator – «vent» - vind + «-tor» = «den som blåser» – er synonymt med respirator, betegnelse som oftere anvendes i utlandet (hyperlink til respiratorfanen)
- BiPAP = Bi-level Positive Airway Pressure, enklere pustemaskin som brukes mest til pasienter som kun trenger pustehjelp deler av døgnet.

-
Illustrasjoner av ulike typer BiPAP-maskiner
- Langtidsmekanisk ventilasjon (LTMV) er fellesbetegnelse på alle luftpumper som er egnet til å bruke utenfor sykehus (BiPAP og respirator)
Hvordan påvirker pustehjelp meg?
En BiPAP eller respirator kan helt eller delvis erstatte pustemusklenes arbeid. Dette gir hvile for svake og overbelastede pustemuskler. Lungene får dypere innpust, og det blir mindre slimopphopning. Det blir lettere å holde seg fri for infeksjoner. Oksygen og karbondioksydinnholdet i kroppen blir mer normalt. Søvnkvalitet blir bedre, og en blir mer våken og opplagt på dagtid. Hverdagen blir bedre, også i de perioder hvor en eventuelt ikke trenger pustehjelp. En blir mer opplagt og får større yteevne.
Pustemaskiner
Ved kronisk underventilering som medfører plagsomme symptomer trenger en hjelp til å avlaste de anstrengte innpustingsmusklene. Dette kan vi gjøre med en pustemaskin. I dagligtale brukes ofte begrepet respirator om de mest avanserte maskinene som en bruker
til pasienter som trenger pustehjelp hele døgnet, mens den vanligste hjemmerespiratoren er en enklere pustemaskin som kalles BiPAP. Alle slike maskiner er imidlertid i bunn og grunn mekaniske luftpumper som hjelper pustemusklene ved å presse luft
ned i lungene via luftveiene. Luften går fra pumpen gjennom en slange til brukeren. Hos de fleste pasienter er slangen koblet til en maske som enten dekker nese eller nese og munn.
BiPAP
BiPAP-maskiner (Bi-level Positive Airway Pressure) er de vanligste maskinene ved kronisk pustesvikt i dag. Mer enn åtte av ti pasienter med behov for langtids mekanisk pustehjelp har slike apparater. Årsaken til dette er at maskinen er lett å venne seg til og er enkel i bruk. Den er også rimeligere enn en mer avansert respirator som har flere tilleggsfunksjoner.
De fleste maskinene mangler innebygget batteri, selv om mange har mulighet for å koble til et eksternt batteri. Som navnet «Bi-level» tilsier, arbeider maskinen på «to-nivåer» med hensyn til trykket i luftstrømmen. Det må være et høyere trykk, herav «Positive Airway Pressure», enn i romluft for at luften skal presses ned i lungene. Videoen illustrerer hvordan trykket endrer dybden på pusten.
Animert illustrasjon av hvordan BiPAP-maskin fungerer. BiPAP presser luft ned i lungene og skaper dypere innpust hos bruker.
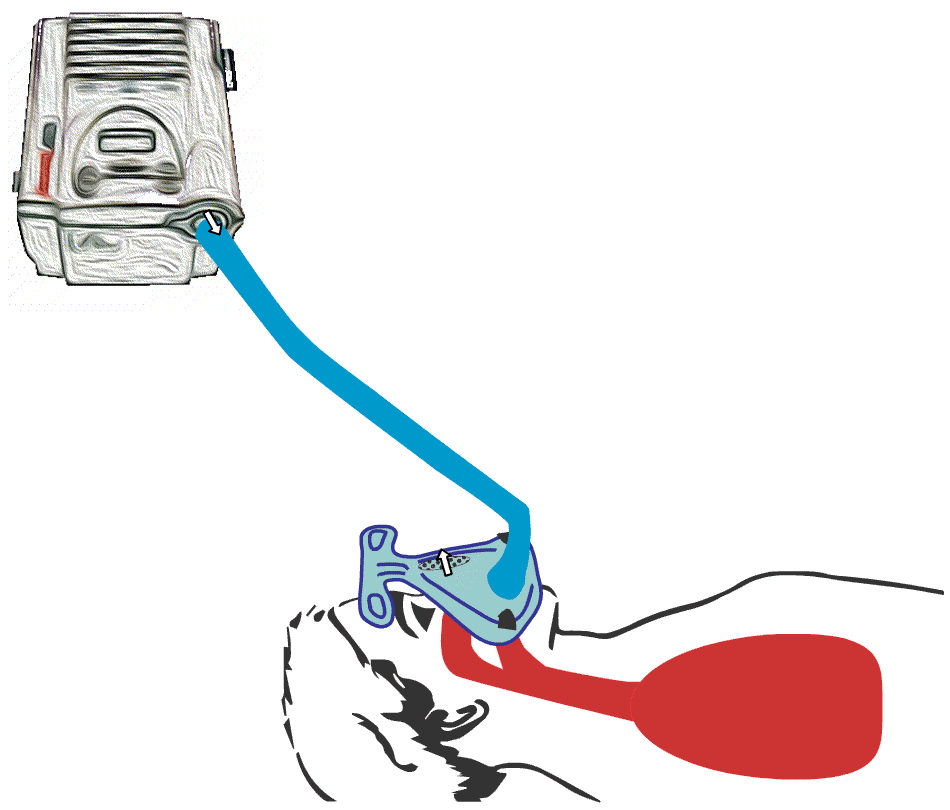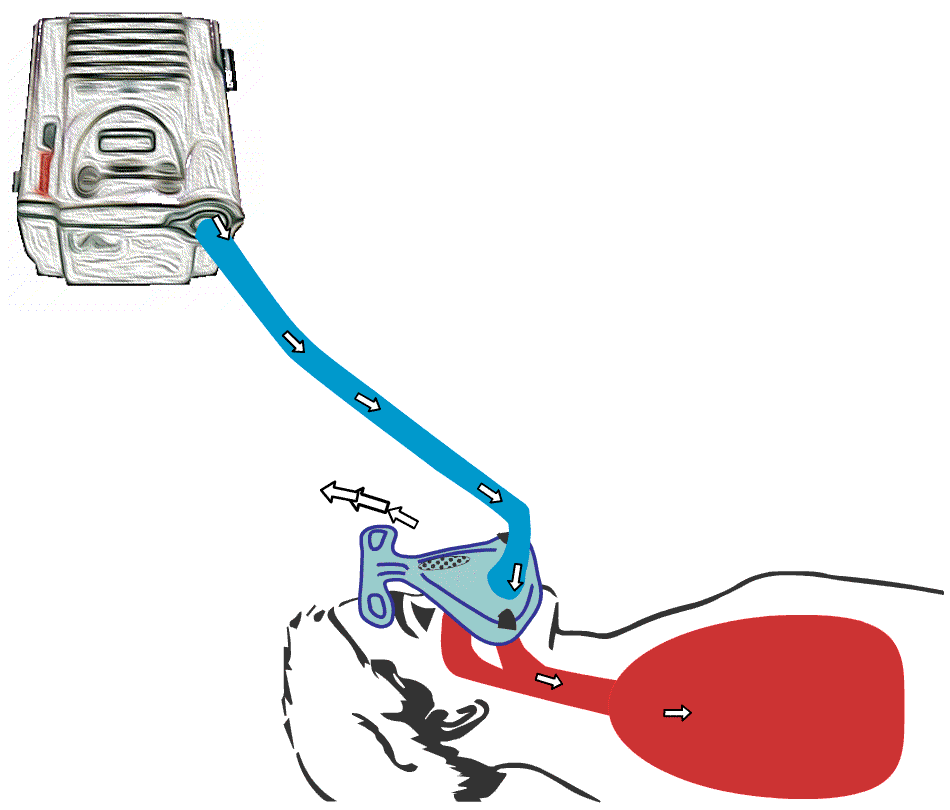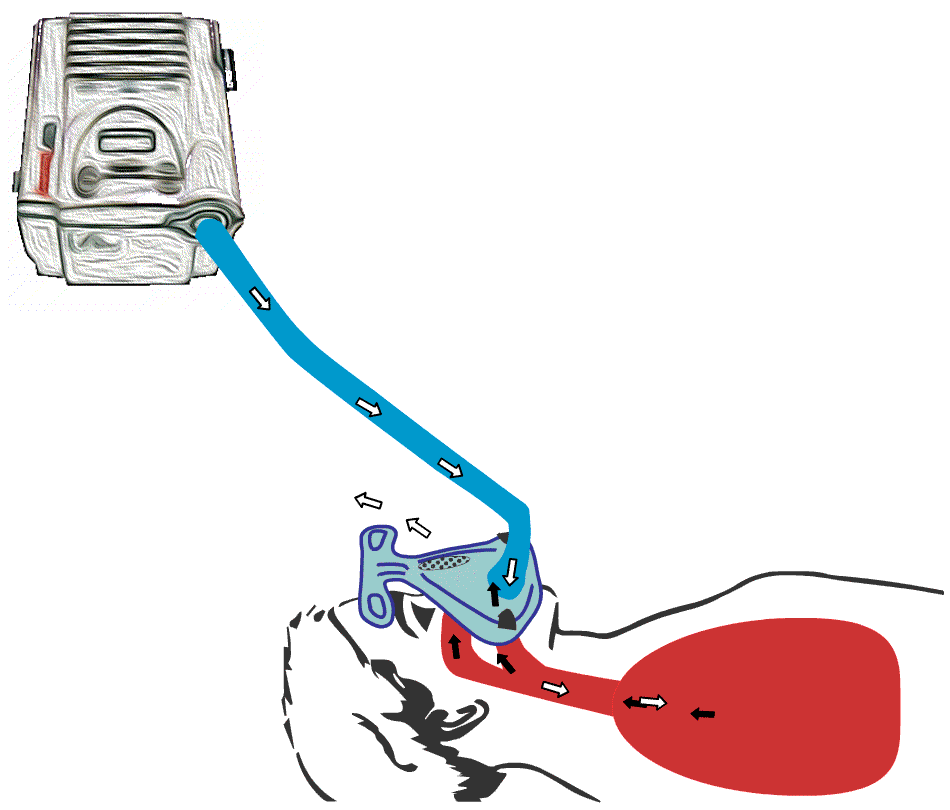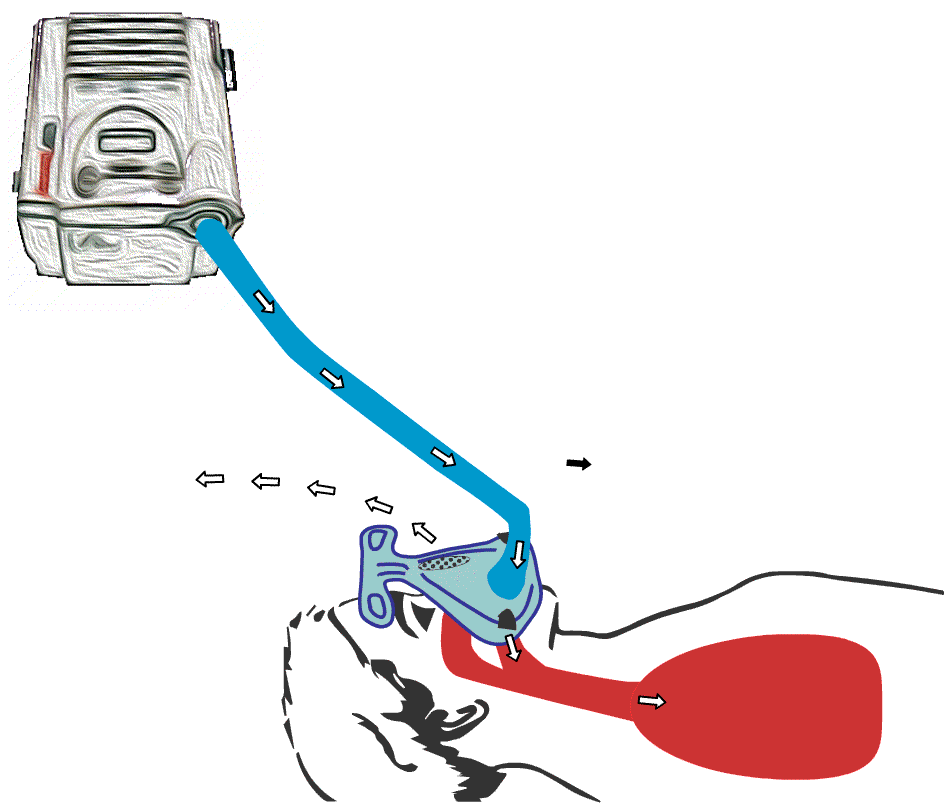
Animert illustrasjon av hvordan BiPAP-maskin
fungerer. BiPAP presser luft ned i lungene, og trykket endrer dybden på pusten i lungene.
Oppkopling
De fleste BiPAP-er trenger strøm fra nettet og har ikke innebygget batteri. Det er enkelt å kople opp maskinene. Slik gjør du:
- Strømledning med omformer
- BiPAP
- Slange
- BiPAP-maske (har utåndingshull) (se om maskebehandling)
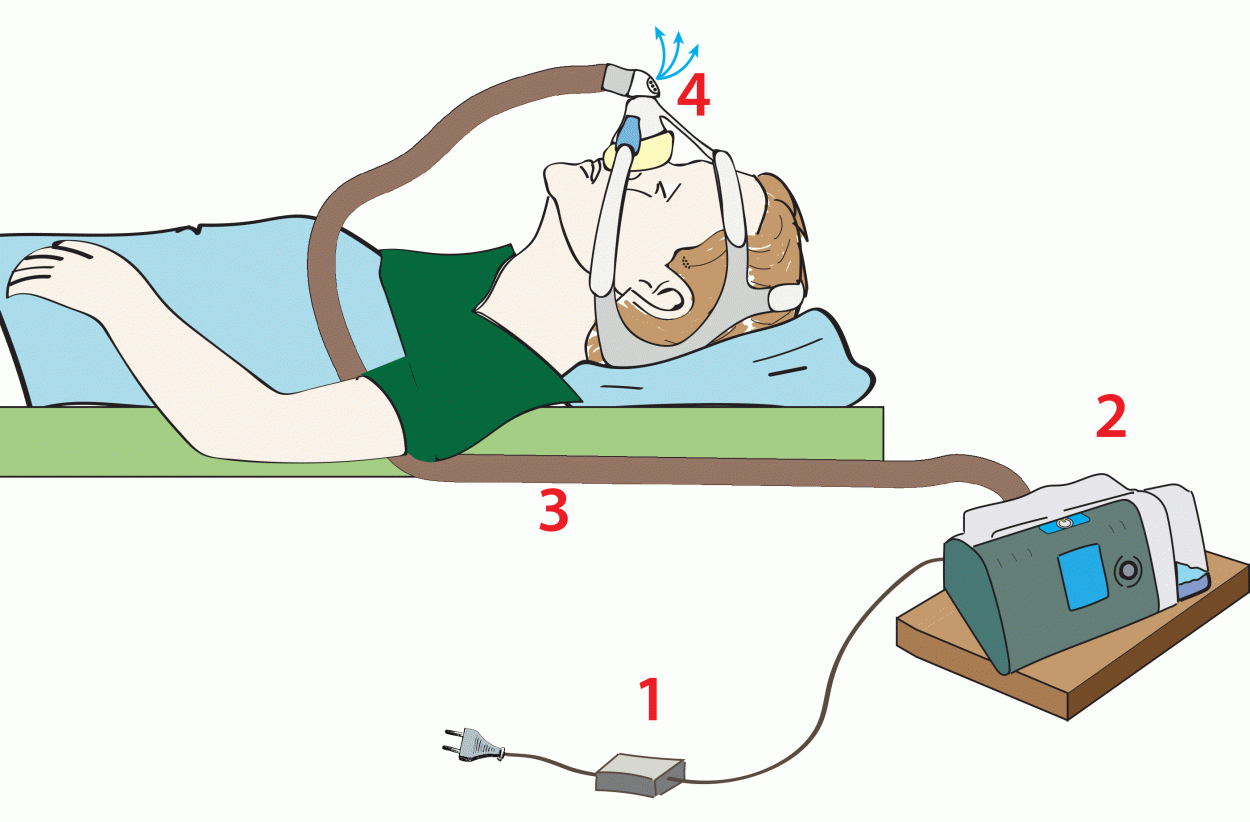
De fire stegene for hvordan koble
opp en BiPAP-maskin.
De fleste BiPAP maskiner har mulighet for å koble til en fukter som en tilleggskomponent til maskinen. Fukteren har et kammer som fylles med vanlig springvann og en varmplate hvor styrken på varmeplaten regulerer hvor fuktig luften skal være. Vannet må skiftes daglig, og kammeret må vaskes to ganger i uken.
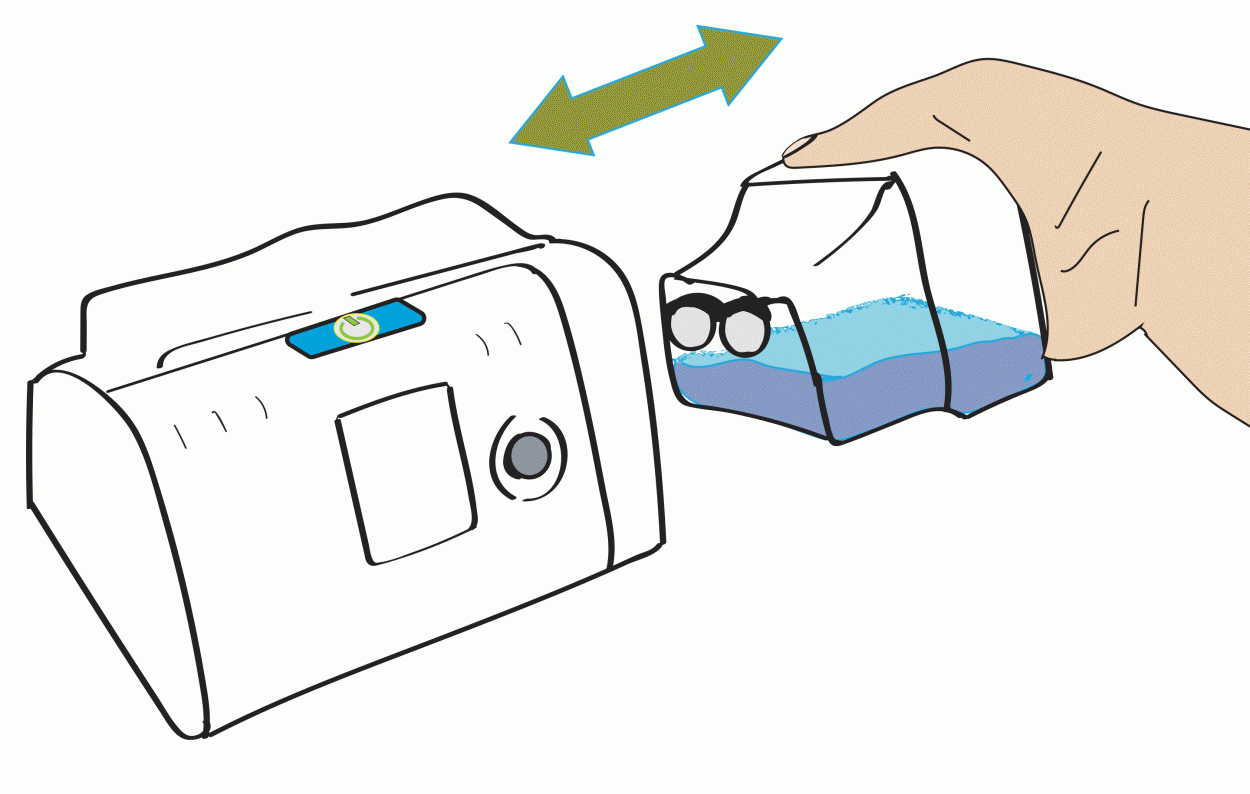
Av/På
BiPAP-maskiner startes og stoppes normalt ved å trykke én gang på samme knapp. Dette til forskjell fra en respirator og enkelte av de mest avanserte BiPAP-maskinene som ofte krever bekreftelse på at maskinen skal stoppe, f.eks. ved å trykke
på en annen knapp eller ved å trykke to ganger på samme knapp.

Alarmer
Legen kan stille ulike alarmer som for eksempel vil varsle dersom en puster for langsomt eller for lite. Det er likevel forholdsvis sjelden at slike alarmer brukes ved BiPAP- behandling. Det er derimot vanlig med alarm for stor maskelekkasje, som for eksempel når masken ramler helt av. Andre alarmer kan aktiveres for strømsvikt eller for at maskinen stopper av andre tekniske årsaker. Som regel varsler alarmen ved en kombinasjon av lyd- og lys-signal eller ved skjermsymboler. For detaljert informasjon, se "Brukermanualer" under.
Du kan enkelt teste om lekkasjealarm er slått på ved å starte maskinen og la være å ta på masken. Noen pasienter ønsker minst mulig alarmer, og det er opp til legen å avgjøre hva som er forsvarlig i så henseende. For de fleste BiPAP-pasienter vil det vanligvis ikke være stor fare forbundet med å sove en natt uten maskinen, selv om det ikke er gunstig. På lengre sikte kan det være alvorlig for helsen dersom en slurver med behandlingen.
Renhold og service på utstyr
Alle BiPAP-maskiner har én eller annen form for filter som grovrenser luften for støv, akkurat som på en støvsuger. Ved utlevering av ny maskin får en normalt med seg en del filtre for utskifting. Når en går tom, vil seksjon for behandlingshjelpemidler ved sykehuset (SBH) levere ut nye filtre. SBH har ansvar for alt forbruksmateriell og service på utstyret. BiPAP-slangen bør vaskes én gang i uken i mildt såpevann og skylles grundig før den tørkes. Selve BiPAP-maskinen trenger kun støvtørking. For renhold av maske, se eget avsnitt om dette.
Kontroll, oppfølging og justering
Alle moderne BiPAP-maskiner har mulighet for å lagre informasjon om hvordan behandlingen virker. Det er både informasjon om hvor mye maskinen har vært brukt, om det har vært mye lekkasje, hvor mye luft en puster og hvor fort, eventuelt om det har vært noen pustestopp. Dette er svært nyttig informasjon for lege og sykepleier når en skal til kontroll, og kan både fortelle om det er behov for å justere innstillinger eller om masken er tilstrekkelig god. Vanligvis vil BiPAP-pasienter gå til kontroll ved en lungepoliklinikk hvert halvår, men dette kan variere en del. Noen pasienter behøver hyppigere kontroll mens andre kan greie seg med én kontroll i året.
Utfordringer med tilvenning
Tilvenningsutfordringer kan skyldes maske eller maskin. Det første er godt beskrevet under tema “maskebehandling”. Dersom maskinen ikke er optimalt innstilt, er dette som regel en justering som lege eller sykepleier må gjøre, og som krever at maskinen «låses opp». De fleste apparater har imidlertid noen såkalte «komfortinnstillinger» som pasienten selv kan justere. Eksempel på dette er stigetid (hvor raskt trykket stiger under innpust) og styrke på fukteren (hvor varm og fuktig luften skal være).
Brukermanualer
Brukermanual for de nyeste BiPAP-maskinene fra ulike leverandører kan lastes ned fra hjemmesiden til Nasjonal kompetansetjeneste for hjemmerespiratorbehandling.
Respirator
En respirator skiller seg fra en BiPAP-maskin først og fremst ved at maskinen er godkjent for bruk også når en ikke har noen kraft til å puste på egenhånd. Maskinen er da helt nødvendig for å opprettholde livet. Det krever at den har innebygget batteri
og alle alarmer som kan være nødvendig i slike tilfeller. Slike maskiner er også velegnet for å bruke under transport. De tåler også større fysiske påkjenninger, som f.eks. fall fra bord eller rullestol.

Respirator
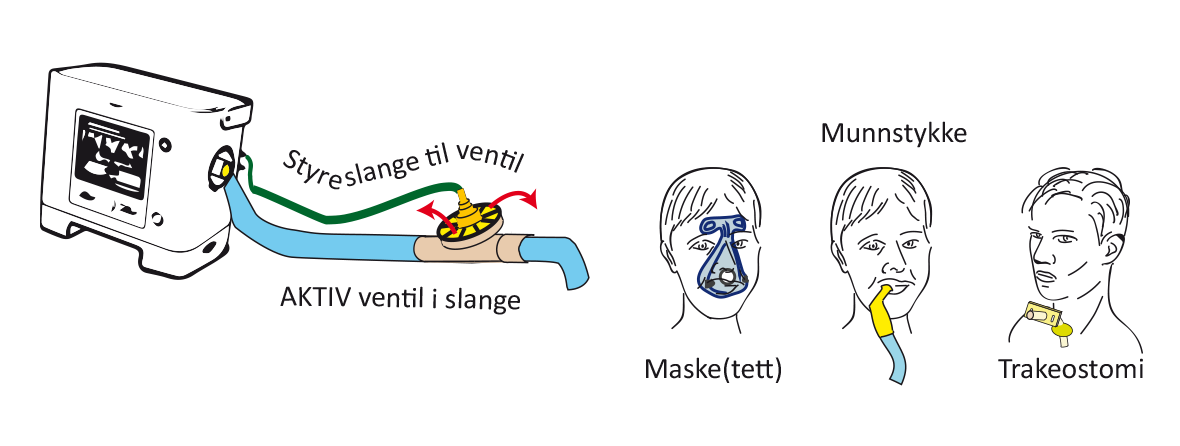
Når en har trakeostomi, er det vanligvis alltid behov for slike avanserte maskiner, men det er også mange med maske som kan ha behov for den fleksibilitet og sikkerhet slike maskiner har. Pustekretsen, det vil si slangen fra respirator til bruker, kan være av samme type som på en BiPAP, men ofte brukes en mer avansert ventil for å styre vekslingen mellom innpust og utpust.
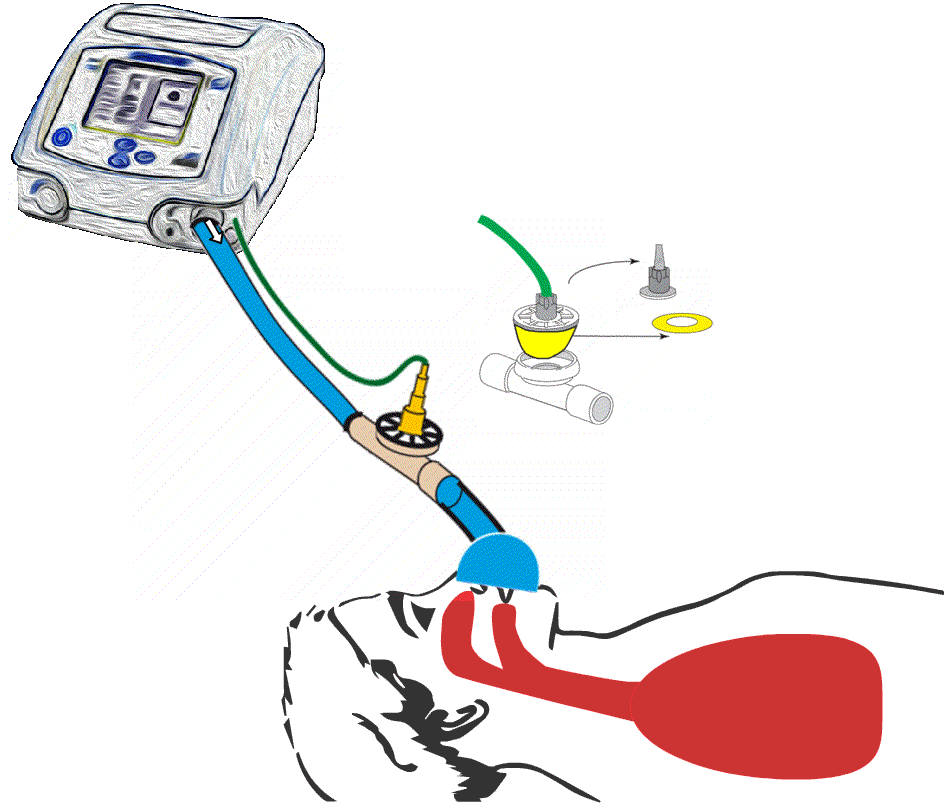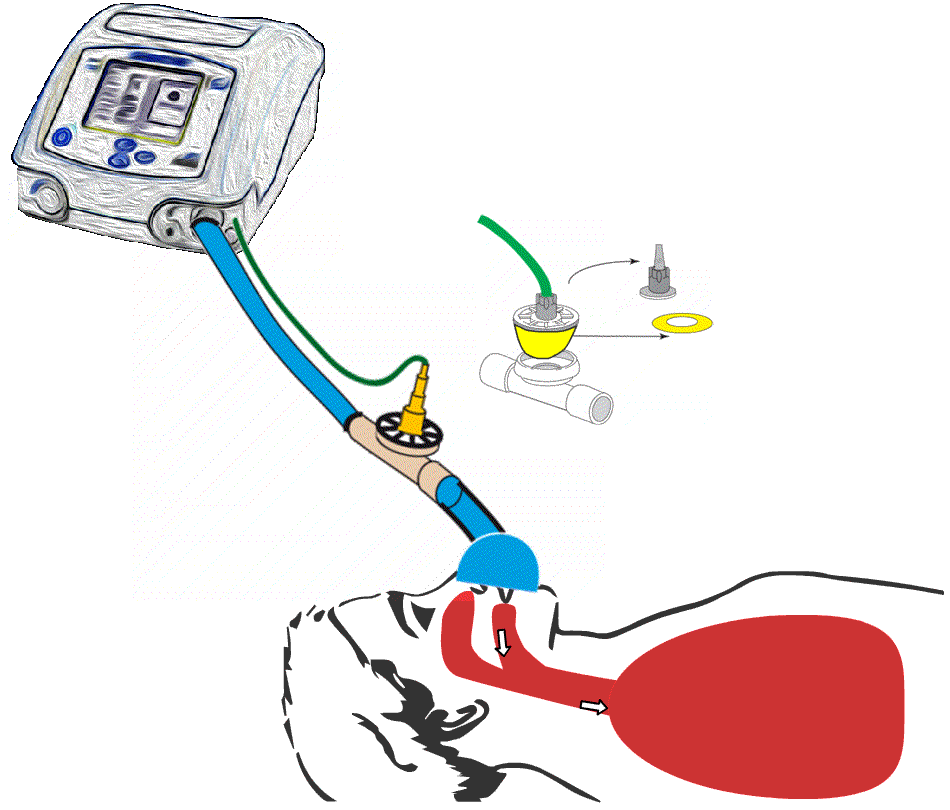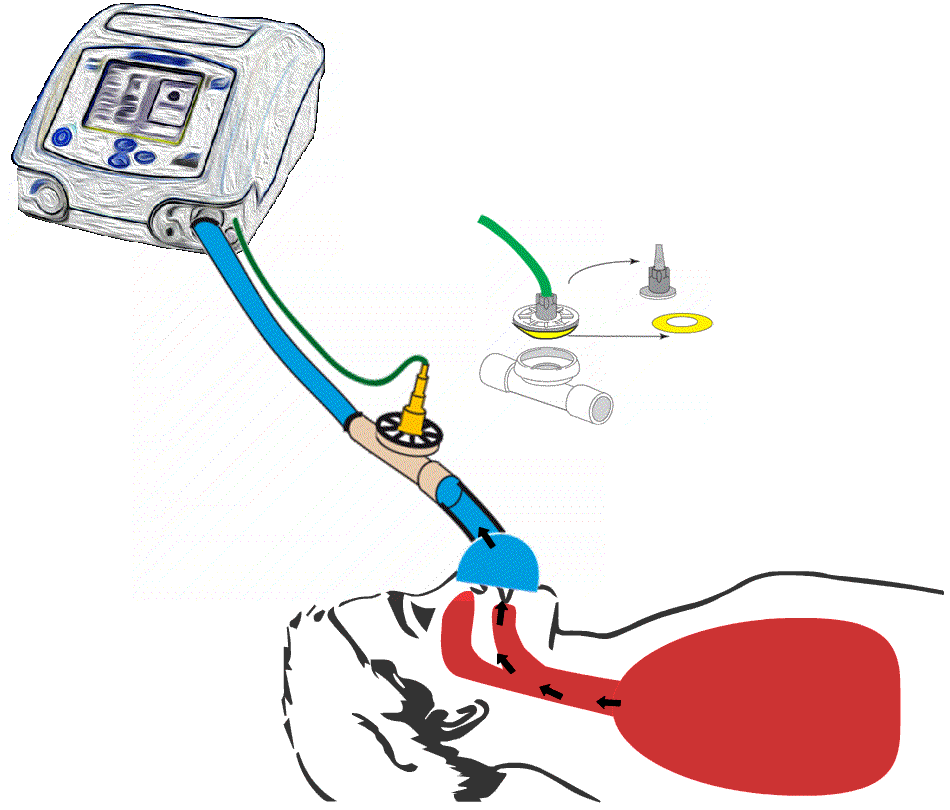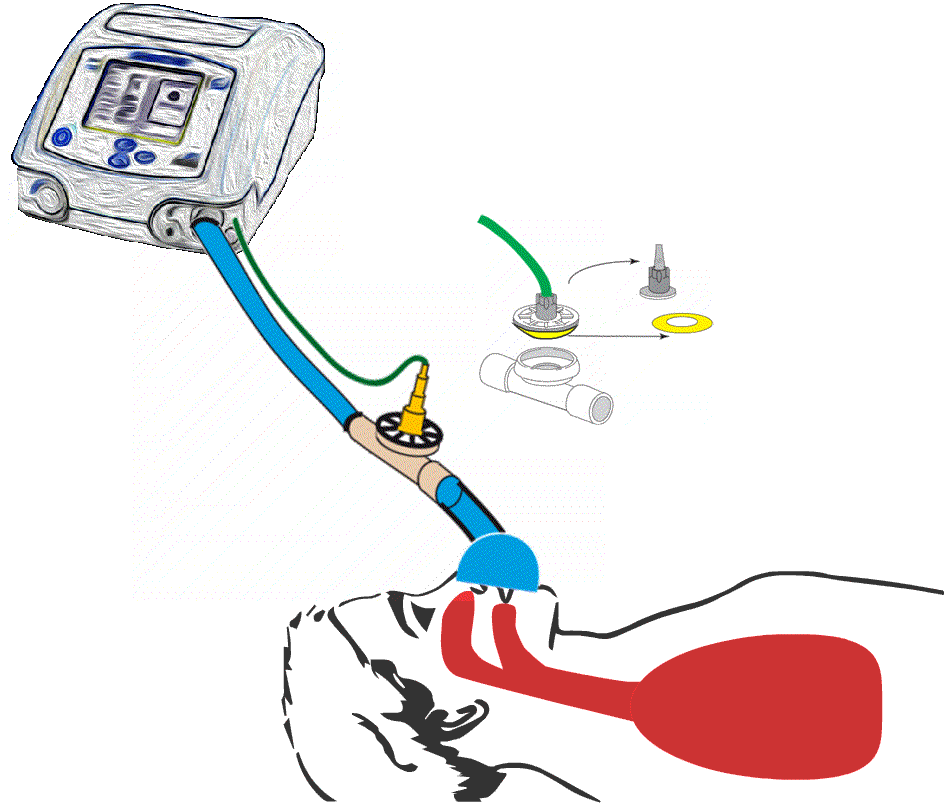
Illustrasjon av hvordan ventilen på en
respirator kan sitte på selve respiratorslangen. Vi ser også en ballong i ventilen blåser seg opp og tetter et hull når en skal puste inn, mens ballongen tømmes når en skal puste ut.
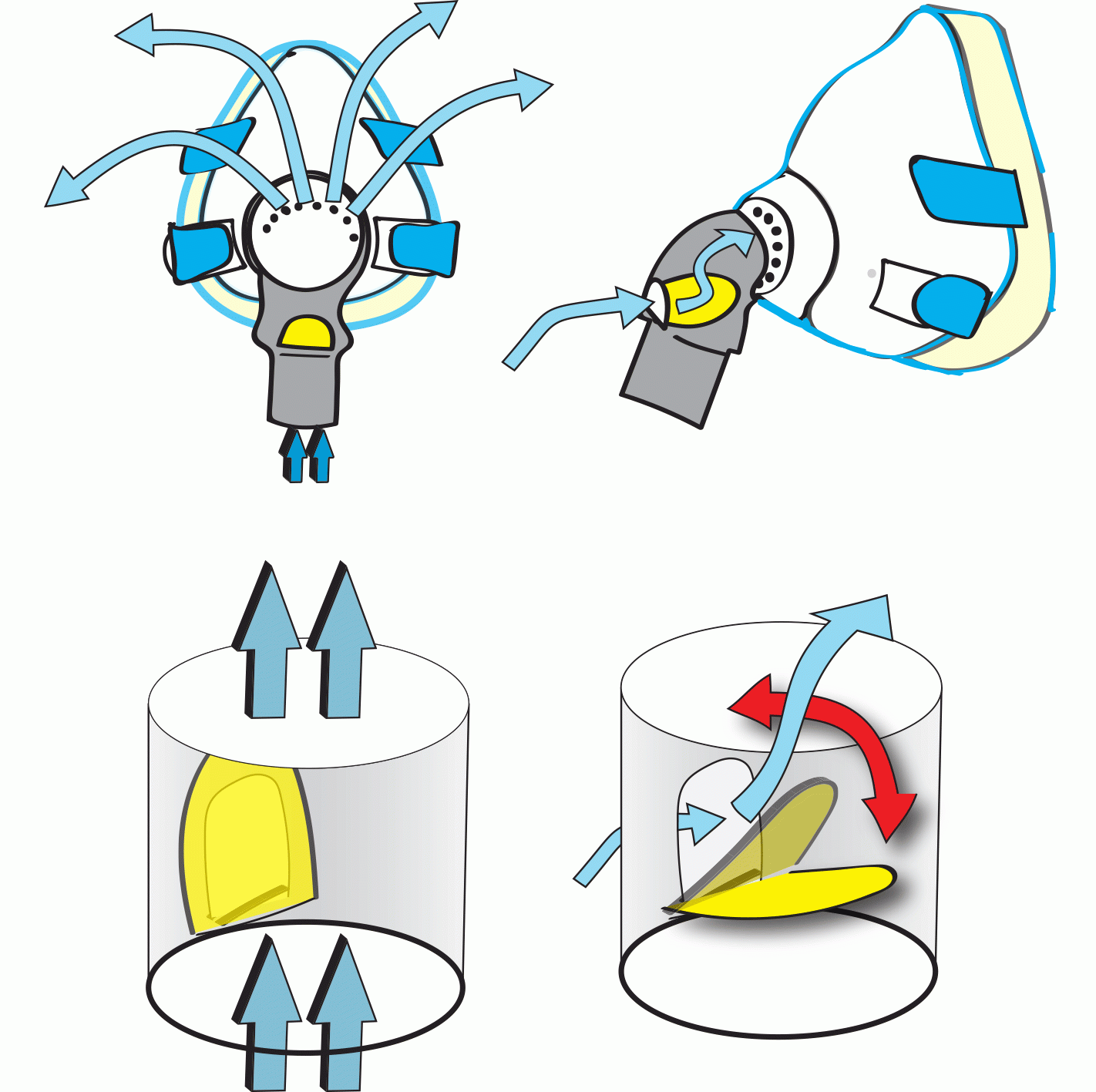
Slik figuren viser, kan ventilen sitte på selve respiratorslangen. Det er da ofte en ballong som blåses opp og tetter et hull når en skal puste inn, mens ballongen tømmes når en skal puste ut. Det er en åpning i ventilen som er tett eller åpen avhengig av om ballongen er blåst opp eller ei. Noen maskiner har denne ventilen innebygget i selve respiratoren. Dette krever imidlertid at luften som en puster ut blir sendt tilbake til respiratoren før den slippes ut. For å få dette til må det være to slanger som er koblet til respiratoren, én for innpust og én for utpust.
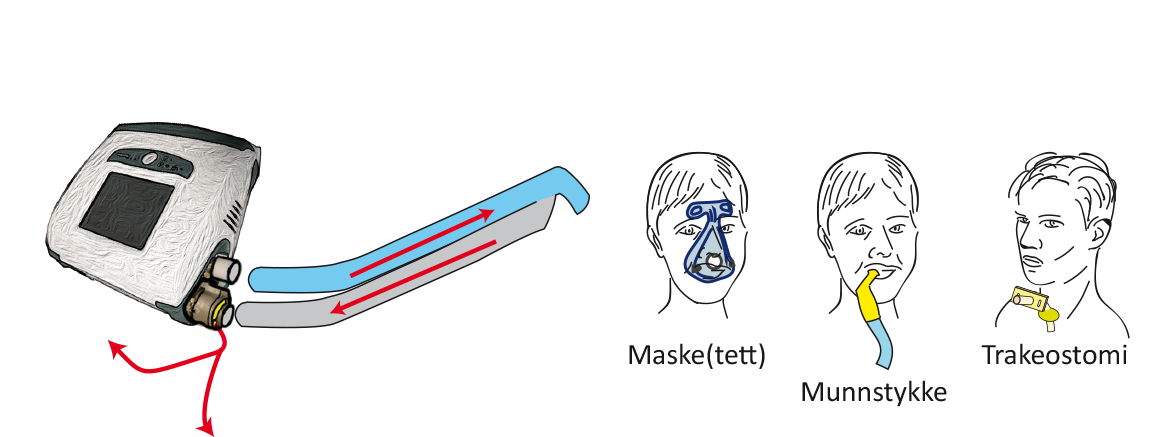
Dobbel krets aktiv ventil
Det finnes smarte patenter hvor respiratorslangen er delt i to slik at det ene løpet fører frisk luft fra respiratoren og det andre løpet bringer den brukte luften tilbake til respiratorens ventil.

Illustrasjon av respiratorslange som er delt i to. Det ene løpet fører
frisk luft fra respiratoren. Det andre løpet bringer den brukte luften tilbake til respiratorens ventil
De fleste moderne hjemmerespiratorene på markedet i Norge kan også brukes uten ventiler som styres av maskinen. Det må da enten være hull på en maske, som på en vanlig BiPAP, eller spesialkonstruerte mellomstykker på respiratorslangen som har hull eller mellomrom hvor utåndingsluften kan lekke ut. En respirator som kan brukes enten med ventil som styres aktivt, eller med hull i kretsen, som en BiPAP, kalles en hybridrespirator. Navnet kommer av at den kan operere både som en vanlig respirator og mer likt en BiPAP. Fordelen med å bruke en BiPAP-krets fremfor aktiv ventil er at det kan være enklere å koble opp og vedlikeholde. Ulempen er at det hele tiden strømmer mer luft gjennom respiratorslangen, noe som kan være et problem med tanke på fukting. I tillegg må respiratoren «jobbe litt mer» for å oppnå like stor effekt, noe som medfører at internbatteriet får litt kortere driftstid.
Oppkopling
Rekkefølge for oppkopling: Strømforsyning → respirator → respiratorkrets → tilkobling (enten maske, munnstykke eller trakeostomi).
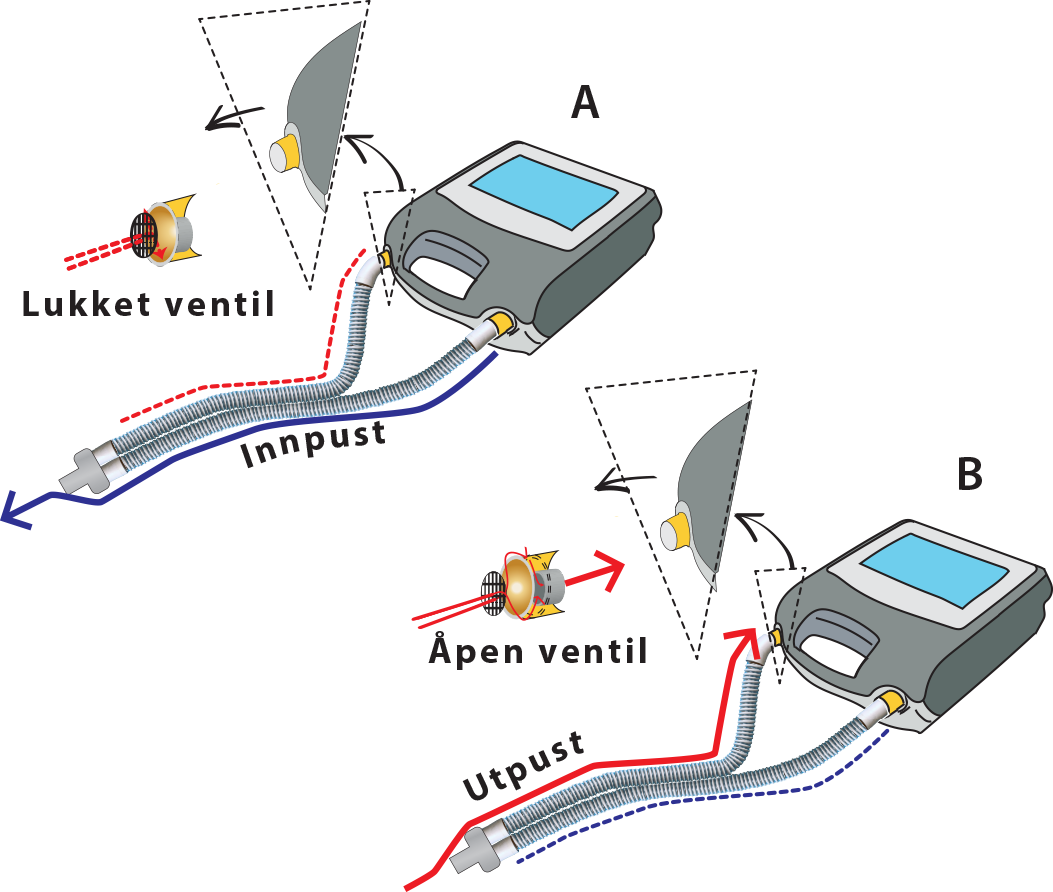
Som nevnt kan respiratorkretsen være enkel eller dobbel, og den kan inneholde en ventil som styrer innpust og utpust (aktiv ventil), eller kun bestå av åpne hull i slange eller maske hvor utåndingsluften får lekke ut (passiv ventil).
Respirator
med passiv ventilkrets og enkel slange.
Respirator
med aktiv ventilkrets og enkel slange.
Respirator
med innebygget ventil og dobbel krets.
Av og på
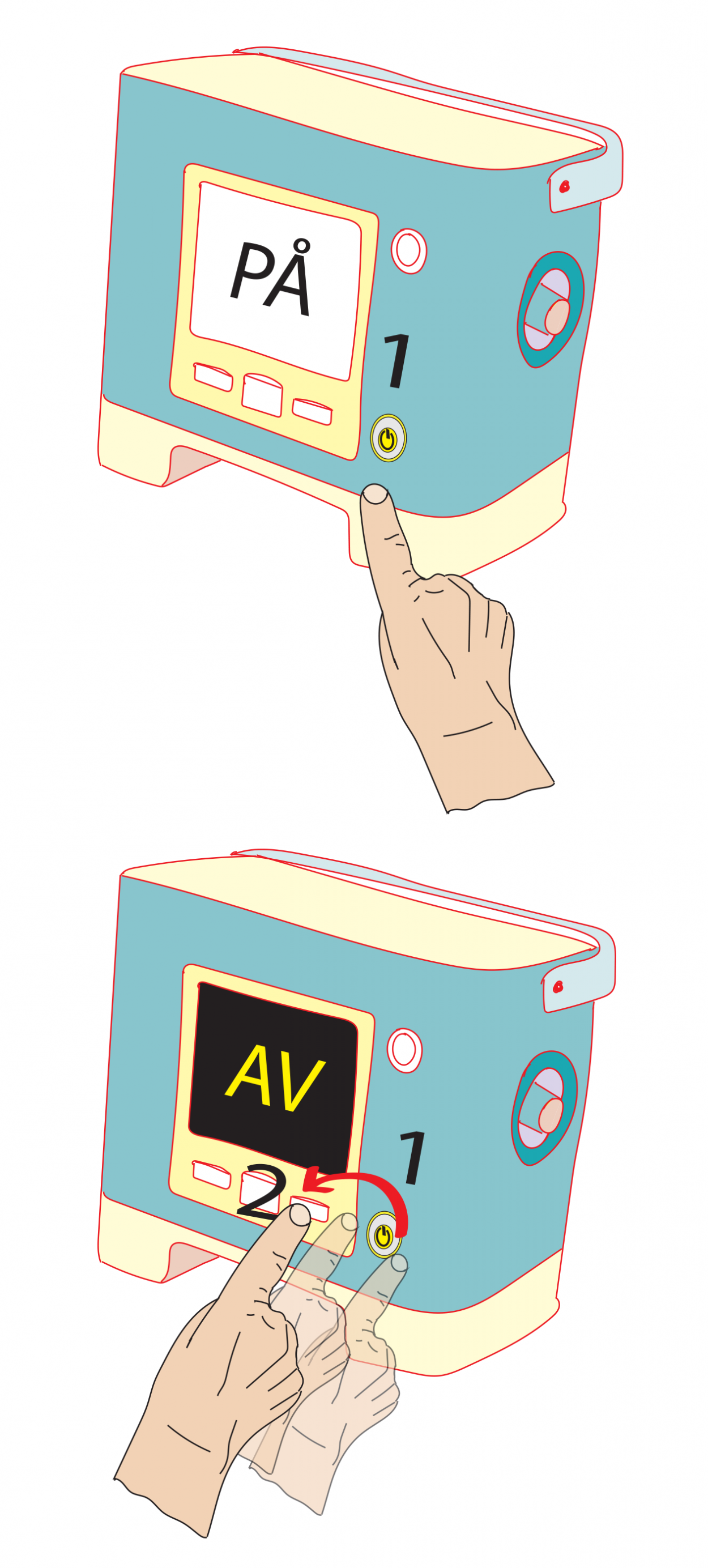
Å starte en respirator krever som regel kun ett trykk på en startknapp. I noen tilfeller har maskinen en standbyfunksjon. Disse maskinene har en egen hovedbryter som først må trykkes på.
Å stoppe en respirator som er i drift er alltid en to-trinnsprosess. Som regel må en trykke på av/på-knapp og deretter bekrefte at en vil stoppe maskinen, enten ved å trykke på en annen knapp eller ved å trykke på av/på-knappen på nytt.
Alarmer
Moderne respiratorer har en rekke alarmmuligheter som legen kan stille inn. Hvilke alarmer som blir aktivert avhenger av den enkelte pasient, f.eks. hvor stor pustereserve han eller hun har. Når behandlingen er livsopprettholdende må assistanse kunne gis nokså umiddelbart. Typisk kan det ta opptil 15 sekunder før en alarm går, og problemet må kunne løses innen 1 minutt. Alarmer er en kombinasjon av lyd, lys og tekst. Alle maskiner er forskjellige med hensyn på dette, men kan reagere på de samme hendelsene. Det skilles mellom kritiske alarmer og lavprioritetsalarmer.
Viktige alarmkategorier:
- Alarmer for at pasienten får for lite luft, kan skyldes:
- lekkasje/frakobling (kritisk)
- tilstopning (kritisk)
- Alarm for strømforsyning, kan skyldes:
- at respiratoren skifter fra nettspenning til batteri (lavprioritetsalarm)
- at batteriet er i ferd med å gå tomt (kritisk)
- Tekniske alarmer:
- feil på maskin eller filter (som oftest kritisk).
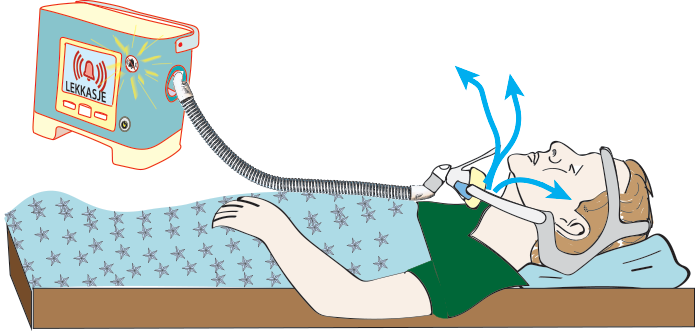
Lekkasjealarm
Renhold
- Respirator – enkel støvtørring
- Luftfilter – rengjøres regelmessig (hver 2.-4. uke) og skiftes halvårlig
- Ventil – rengjøres regelmessig, hver andre uke hos trakeostomerte
- Slange – rengjøres eller skiftes, hver andre uke hos trakeostomerte
- For øvrig: Se Spesielle hensyn, bruk av sjekklister under
Fukting
Trakeostomerte pasienter får luft fra respiratoren direkte ned i pusterøret (trakea). Det er derfor en fordel om luften er fuktet og oppvarmet siden den ikke lenger går gjennom nesen. Fukting og oppvarming kan oppnås på to måter:
- Passiv fukting. Via et varme- og fuktevekslingsfilter, såkalt «kunstig nese». Luften som pasienten puster ut går gjennom filteret, og litt av varmen og fuktigheten som er i utåndingsluften blir værende i filteret. Når ny innpust starter, tar denne
luften med seg noe av varmen og fuktigheten i filteret.
- Fordel: Enkelt. Eneste alternativ på rullestol når en ikke har strøm.
- Ulempe: Kan være utilstrekkelig og gi seigere slim.
- Aktiv fukting. Varmeplate med fuktekammer som fordamper vann. Styrken på varmeplaten reguleres ved at temperaturfølere registrerer temperaturen både ved fuktekammeret og nært pasienten. Respiratorslangen har varmetråder som hindrer kondens.
- Fordel: Gir best fukting og oppvarming
- Ulempe: Komplisert slangesystem. Krever strøm fra nettet.
Kontroll og oppfølging
Oppfølging av respiratorpasienter foregår i poliklinikk på sykehus og i noen tilfeller ved hjemmebesøk. Justering av respiratorinnstillinger er sjelden nødvendig hos pasienter som har 24 timers behandling med trakeostomi eller hos pasienter med stabil sykdom. Hos pasienter med sykdom som gradvis endrer seg vil både respiratorinnstillinger og hvilke metoder en bruker for å oppnå best ventilasjon kunne endre seg mye i sykdomsforløpet. I hovedsak foregår kontroller ved sykehusets poliklinikk eller avdelinger, men hjemmebesøk er også nyttig og nødvendig i mange tilfeller. Intervall mellom kontroller hos spesialist varierer, typisk mellom tre til seks måneder og i sjeldne tilfeller kan årlige kontroller være tilstrekkelig.
Utfordringer
Tilpasning av hjemmerespirator skjer ofte hos brukere som allerede har hatt pusteproblemer en periode og som har erfaring med enklere behandling, BiPAP. Den største utfordringen er som regel å finne gode metoder for å gi pustehjelp til varierende tider av døgnet eller ulike situasjoner, f.eks om natten og på dagtid når en sitter i rullestol. I noen tilfeller lønner det seg å ha ulike masker eller å veksle mellom maske på natt og munnstykke på dagtid. Respiratoren må da som regel ha ulike innstillinger og slangekrets.
Sikkerhet
Bruker eller assistenter/pårørende må til enhver tid kunne forstå og handle korrekt på bakgrunn av alarmer (se eget avsnitt om alarmer over). Pasienter som behøver pustehjelp tilnærmet hele døgnet har alltid to maskiner. Mange brukere har to maskiner av praktiske grunner, f.eks. fordi de trenger pusthjelp på rullestol eller fordi de trenger aktiv fukting deler av døgnet og ellers kan greie seg uten.
Sjekklister
Nasjonal kompetansetjeneste for hjemmerespiratorbehandling (NKH) har utarbeidet en rekke forslag til sjekklister som kan være praktiske hjelpemidler i hverdagen for hjemmerespiratorpasienter:
Sykdom
Ved luftveisinfeksjoner, forkjølelse, bronkitt eller lungebetennelse kan det være ulike problemer med gjennomføring av effektiv respiratorbehandling. Det viktigste er som regel å ha gode metoder for å fjerne slim (se eget kapitell). I noen tilfeller må en gjerne midlertidig skifte fra nese- til munn/nese-maske. Hos trakeostomerte pasienter kan det være behov for mer fukting.
Reise med respirator
Reise innenlands
Det lønner seg å lage en huskeliste for utstyr som en trenger å ta med på reise når en har behov for mer omfattende pustehjelp. Spesielt viktig for flyreiser.
Huskeliste
Bestilling av billett. Flybilletten bestilles i god tid på forhånd hos det lokale reiseselskapet, eller du kan ringe direkte til flyselskapet og bestille den der. Flyselskapene har faste rutiner for hvordan de kan hjelpe - og de kjenner de ulike flyplassene.
Hvilke typer informasjon er viktig å gi? En regel er å gi beskjed om du har en funksjonshemning som gjør at du trenger hjelp til gate (utgang), ut til flyet, i kabinen eller at du på annen måte trenger spesiell tilrettelegging. Såfremt det er mulig blir dine behov tatt hensyn til. Du vil få beskjed der du bestiller billetten om dine ønsker kan imøtekommes. Eksempel på slik informasjon kan være:
- At du er avhengig av rullestol
- At du bruker elektrisk rullestol
- At du trenger assistanse til bagasjen
- At du trenger assistanse ut til flyet
- At du trenger assistanse helt til flysetet
- At du har behov for å gå om bord før andre passasjerer
- At du trenger assistanse om bord i flyet
- At du bruker hjemmerespirator
- Bruker du bærbart oksygenutstyr må du be din leverandør undersøke om det tillates brukt om bord i fly.
Har du tekniske hjelpemidler eller elektronisk utstyr du er avhengig av? Elektronisk utstyr som utstråler elektromagnetisk energi må ikke brukes ombord i flyene, fordi dette kan påvirke de elektroniske flysystemene. Dersom du bruker tekniske hjelpemidler som for eksempel rullestol kan det være begrensninger i størrelse, vekt og antall rullestoler flyselskapet tar med per flyving. Bruker du BiPAP eller hjemmerespirator bør du ved bestilling forhøre deg om du kan medbringe og bruke denne inn i kabinen eller om den må sendes som bagasje. Alle moderne hjemmerespiratorer som er godkjent for livsopprettholdende behandling er også godkjent i forhold til strålingskravet, men flyselskapet kan kreve dokumentasjon.
Har du hjerte- eller lungesykdom? Luften om bord på fly skiftes kontinuerlig, så selv med fulle fly og mange mennesker om bord skal det alltid være et godt klima. På større fly finnes det også oksygen om bord. Dette oksygenet er ment brukt for nødstilfeller. Hvis du vet at du vil kunne ha behov for oksygen under flyreisen er det viktig at du gir flyselskapet informasjon om dette i god tid.
Bruker du medisinsk oksygen? Hvis du har behov for å bruke oksygen under flyreisen, er det viktig at du gir flyselskapet beskjed i god tid. Noen flyselskap vil godta at du tar med oksygensylindre som er godkjent for bruk i fly, mens andre krever at du bruker deres oksygenflasker under turen.
Avtalen med flyselskapet må gjøres senest 48 timer før avreise. Det beste er likevel at slik avtale gjøres ved bestilling av reisen. Du må presisere at du trenger gassflasker med regulator, slik at du får nøyaktig den dosen du trenger. Flaskene leveres ut ved innsjekkingen på avreisestedet, eller de vil som hos SAS, bli montert på forhånd om bord i flyet. Vær oppmerksom på at det ikke er tillatt å bruke flytende oksygen på fly. Hvis du skal bruke slik oksygen på bestemmelsesstedet, vil du normalt ha anledning til å medbringe tomme beholdere som sjekket bagasje. For ytterlige informasjon bør du ta kontakt med din leverandør.
Har du behov for ledsager eller assistent? Noen flyselskaper tilbyr redusert pris for en nødvendig ledsager eller assistent. Dette kreves det medisinsk bekreftelse for. Må du ha medisinsk assistanse under flyturen? Flyselskapet kan ikke ta ansvaret for å gi deg medisinsk behandling eller pleie under en flyreise. De kan heller ikke gi deg spesielle medisiner som du ikke kan ta selv. Har du behov for denne type medisinsk assistanse, må reisen din klassifiseres som syketransport. Dette er det egne rutiner for.
- Sjekk ut fremmøtetidene på forhånd
- Beregn god tid
- Informer om dine behov
- Er du usikker - bare SPØR
- Husk du er kunde!
Ombord i flyet. Gi informasjon til cabinpersonalet om det du mener de bør vite. Finn eller be om plass ved midtgangen, så oppnår du lettere kontakt med flypersonalet når du har behov for hjelp eller hvis du har spørsmål.
Bevegelseshemmet. For selve flyreisen gjelder en del bestemmelser gitt av internasjonale og nasjonale myndigheter. De omfatter blant annet flysikkerhet og rutiner dersom nødsituasjoner skulle oppstå. Reglene omfatter ikke funksjonshemmede som gruppe, men stiller krav til bevegelseshemmede. Det betyr at du ikke kan sitte på seterad ved nødutgang. For deg som er bevegelseshemmet, kan flyreisen bli noe ubehagelig. Dersom rullestolen din er utstyrt med en sittepute, kan du benytte den i flysetet så lenge det ikke hindrer bruk av sikkerhetsbelte. Da sitter du mer behagelig og stødig. Det finnes også puter og pledd om bord som kan støtte opp.
Toalettbesøk kan være vanskelig for bevegelseshemmede på flyreiser. Det arbeides for å utvikle transportstoler som skal gjøre situasjonen enklere for en del brukere. Enkelte nye fly bygges nå med større toalett. Disse finnes i så fall foran i flyet.
Reise utenlands
Alt respirasjonsteknisk utstyr som brukes i Norge er på permanent utlån og tilhører seksjon for behandlingshjelpemidler ved sykehuset. Denne enheten har ansvar for service og erstatning ved tekniske feil eller sammenbrudd. Dette ansvaret begrenser seg imidlertid til reiser innenlands. Det er derfor svært viktig å planlegge godt når en drar utenlands. En bør diskutere med ansvarlig legespesialist hva som evt. kan være nødvendig ekstrautstyr av sikkerhetsmessige årsaker. En må alltid ha med reserverespirator dersom det er fare for liv eller helse om respiratoren bryter sammen. I noen tilfeller kan det være aktuelt å låne en ekstra maskin. En oversikt over ressurspersoner og organisasjoner i ulike land finnes på nettsiden til den amerikanske organisasjonen for respiratorpasienter og kan lastes ned som pdf.
Test deg selv
Hoste- og sekretproblematikk
I dette kapittelet kan du lære om:
- lungenes renovasjonssystem
- hva som kjennetegner en effektiv hoste
- ulike pusteteknikker
- hostestøtte
- maskiner som kan benyttes til hostestøtte
- andre tiltak som fukting, inhalasjon og sug
På slutten av kapitlet får du noen oppgaver å løse.
Lungenes renovasjonssystem
Luftveissekret, flimmerhår i luftveiene og effektiv hoste er viktige deler av lungenes renovasjonssystem. Støv og partikler i omgivelsene som pustes inn hører ikke hjemme i lungene hvor gassutvekslingen foregår. Luftveissekret som sitter på luftveienes innside skal derfor fange opp partiklene slik at de kan transporteres til svelget og ut av lungene ved hjelp av flimmerhår og hoste.
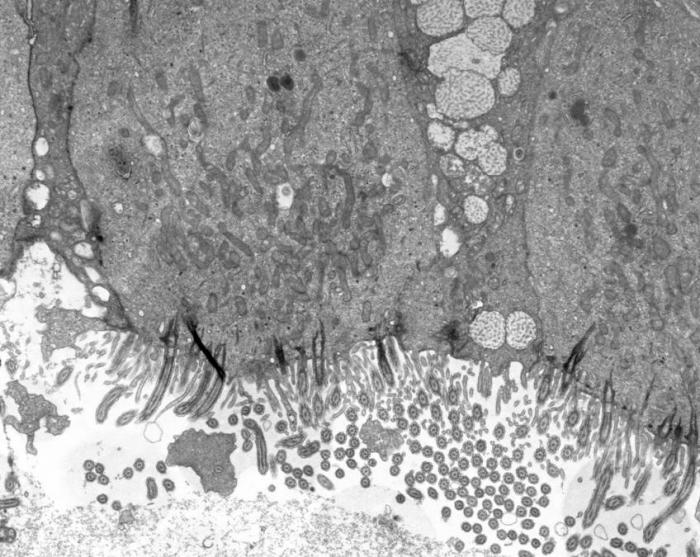
Elektronmikroskopisk bilde (x10 000) av celler med flimmerhår. Foto: EM-lab, Universitetssykehuset Nord-Norge.
Husk at:
- Akiviteten i flimmerhårene stimuleres av at lungene blir godt utluftet.
- En effektiv hoste frakter sekretet videre og fjerner det fra lungene.
På de neste sidene kan du lære mer om god utlufting av lungene, pusteteknikker og effektiv hoste.
Effektiv hoste
Å hoste effektivt vil si å kunne hoste koordinert og kraftig nok til å flytte på slimet som sitter i luftveiene.
En god hoste består av følgende elementer:
- Et dypt innpust fyller lungene med luft.
- Luften stenges inne ved hjelp av muskler i halsen.
- Luften settes så under trykk ved hjelp av magemusklene.
- Svelget åpnes og luften strømmer raskt ut av lungene.
Hvordan vet jeg at hosten er effektiv?
Den høye luftstrømmen som oppstår tar med seg slim og luftveissekret mot svelget og ut av lungene. For å vite om hosten skaper nok luftstrøm, kan vi måle farten vi får på lufta under en hoste. Dette kalles Peak Cough Flow eller hoste PEF (peak ekspiratory flow). Hos voksne bør den være over 270 l/min når allmenntilstanden er god, og den må være minst over 160 l/min for å få flyttet på slimet.

Illustrasjon: Hege Bø. www.naaf.no
Pusteteknikker
Et dypt innpust som gir nok luft inn kan understøttes av ulike teknikker. Disse teknikkene beskrives under.
Luftpakking
Pakking av luft vil si å aktivt å puste inn flere ganger uten å puste ut mellom hver gang, helt til lungene er fulle av luft. Én variant er å bruke en maske med énveilsventil som bare gjør det mulig å puste inn (ikke ut). Teknikken egner seg best for de som har ganske god kraft i pustemusklene.
Froskepust
Froskepust vil si å pakke luft i lungene ved hjelp av muskler i svelget. Det kan være en smart teknikk fordi den ikke krever hjelpemidler. Se film som viser hvordan Jørgen gjør froskepust.
Du kan også lære mer om denne teknikken
Dype innpust med hostemaskin
Hostemaskinen brukes for å fylle lungene helt opp med luft. Luften trekkes ikke ut igjen som ved vanlig bruk av hostemaskin. Se film som viser hvordan Jørgen bruker dette.
Luftstabiling (airstacking) ved hjelp av bag
Ved hjelp av en ventilasjonsbag leveres flere porsjoner luft som stables oppå hverandre uten at det pustes ut mellom hver gang. Du kan bruke bagen selv eller få hjelp av en hjelper. Se film som viser hvordan Martin stabler luft ved hjelp av bag.
Luftstabiling (airstacking) ved hjelp av respirator
Samme teknikk som ved bruk av bag, men her brukes pustemaskinen til å stable flere porsjoner luft på innpust uten at det pustes ut mellom hver gang. Dette krever innstillinger på pustemaskinen som tillater å stable luft. Se hvordan Jørgen gjør det med sin pustemaskin på film.
Hvis du klarer å puste dypere og får mer luft ved hjelp av én av teknikkene over vil du kjenne at du også har mer å hoste med.
Hostestøtte
Vet du hvordan du kan få nok fart på luften i utpusten for å flytte på sekret? Det første du trenger er mye luft i lungene (se avsnittet om pusteteknikker). Mange trenger annen hostestøtte i tillegg. Flere teknikker kan være aktuelle. Her beskriver vi manuell og mekanisk hostestøtte.
Manuell hostestøtte
En hjelper gir trykk over brystkassen eller magen, eller en kombinasjon av begge, samtidig som du hoster. Bildene under viser noen forslag. Sammen med din hjelper kan du finne ut hva som virker for deg.
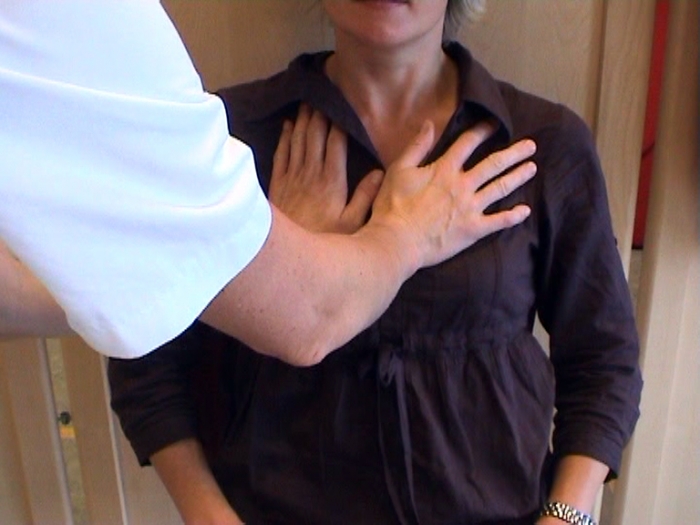
En hjelper trykker med hendene over
brystkassen på pasienten.
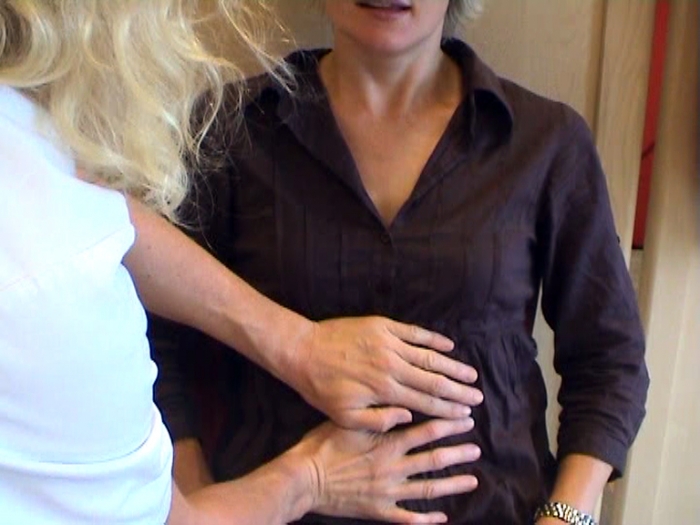
En hjelper trykker med hendene under
brystkassen.

En hjelper trykker med hendene på hver
side av brystkassen.

En hjelper trykker med én hånd under
brystkassen og én hånd over.
Bilder/Kilde: NKH v T. Andersen/B. Hov
Mekanisk hostestøtte
Gjøres ved hjelp av en hostemaskin. Teknikken kalles mekanisk insufflasjon - exsufflasjon (MI-E). Dette betyr at du via maskinen tilføres et dypt innpust ved hjelp av positivt trykk, etterfulgt av et dypt utpust som oppnås ved negativt trykk. Rask forandring fra positivt til negativt trykk etterligner og understøtter en høy luftstrøm som ved normal hoste. Behandlingen gis via maske, munnstykke eller trakeostomi.
Se film under av hvordan Jørgen behandles med maske for hostestøtte.
Utstyr
I Norge er Cough Assist E70 den mest brukte maskinen til hostestøtte.
Lær hvordan du stiller inn og bruker mekanisk hostestøtte
Helsepersonell og andre som skal lære hvordan de skal stille inn og bruke mekanisk hostestøtte kan gå videre til et e-læringsprogram for å lære mer. Her finner du også beskrivelser av rengjøring av utstyret.

Cough Assist E70
Til e-læringsprogrammet >>> (du
må tillate Flash-avspilling i nettleseren din for å spille av kurset)
Hvordan montere og rengjøre utstyret?
Hvordan montere slangesett.
Hvordan rengjøre utstyret.
Ekstra tiltak
Pustestøtte og riktige teknikker for å hoste godt og lufte ut lungene gir mindre plager med slim fra luftveiene. Ved mye eller seigt slim kan ekstra tiltak være nødvendig. Her er noen eksempler.
Fukting av luft ved pustestøtte
Noen maskiner har integrert fukter mens andre trenger en egen ekstern fukter. Fukting kan du lese mere om i kapitlet om ventilasjonsstøtte.
Inhalasjoner
Inhalasjoner kan tas via en egen forstøver som kobles i slangekretsen til maskinen som gir pustestøtten. Medisiner som gis via inhalasjon kan ha til hensikt å behandle tilstander i luftveiene eller endre seigheten på slimet. Bruker du inhalasjonsmedisiner som åpner opp i luftveiene og løsner på slim, kan det være gunstig å starte med inhalasjoner før du bruker andre teknikker til å puste dypt og hoste godt. Hvis du bruker steroider eller inhalert antibiotika, kan det være gunstig å inhalere disse etter å ha hostet slik at lunger og luftveier er rene for slim.
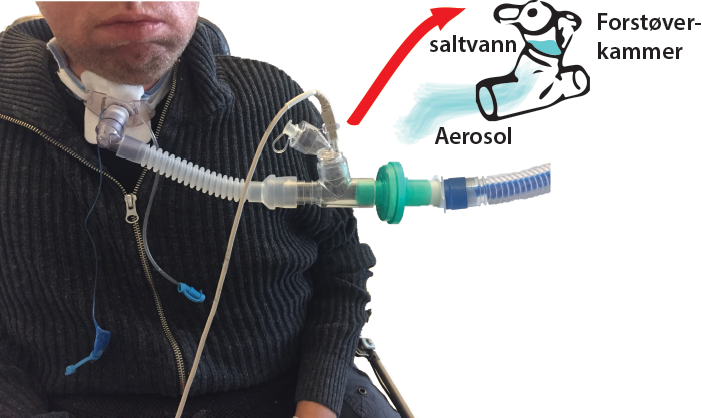
Forstøver
Sug
Sug kan være nødvendig, spesielt i tilfeller ved trakeostomi, da det er viktig å få slimet helt ut. Dette kan du lese mer om i kapitlet om trakeostomi.
Test deg selv
Nå har du lært mye om hoste- og sekretproblematikk. For å se hva du har fått med deg skal du få svare på noen spørsmål. Lykke til!
Maskebehandling
Viktig å kunne om maskebehandling
- Ta på maske korrekt med god tilpasning, slik at en unngår maskelekkasje og trykksår.
- Vite om og kunne forebygge komplikasjoner
- Kunne montere og demontere maske og hodestropper
- Kunne vaskerutiner for masken
- Vite hvor du finner skriftlig bruksanvisning for aktuell maske og hette/stropper
Generelt om masker
En god maske er kanskje den viktigste faktoren for å få en vellykket behandling med BiPAP eller hjemmerespirator. Tilpasning av maske skjer individuelt, og valg av maske skjer i samarbeid med brukeren. Masken må kjennes behagelig på ansiktet, og ikke gnage eller trykke. Det bør heller ikke lekke for mye utenfor masken. Det kan gi problemer med tørrhet i nese og munn og irritasjon i øyne. Ved stor lekkasje kan det også føre til at en puster i "utakt" med maskinen, og effekten av behandlingen blir dårligere. Man må unngå ubehag som kan forstyrre nattesøvnen.
De fleste fabrikklagde maskene på markedet i dag er laget av silikon.
Holdbarheten har sammenheng med vedlikehold. Vanlig forbruk er to masker per år. Brukere som har maskebehandling også på dagtid, bør ha to ulike masker for å variere trykket mot ansiktet. Det kan redusere risikoen for komplikasjoner.
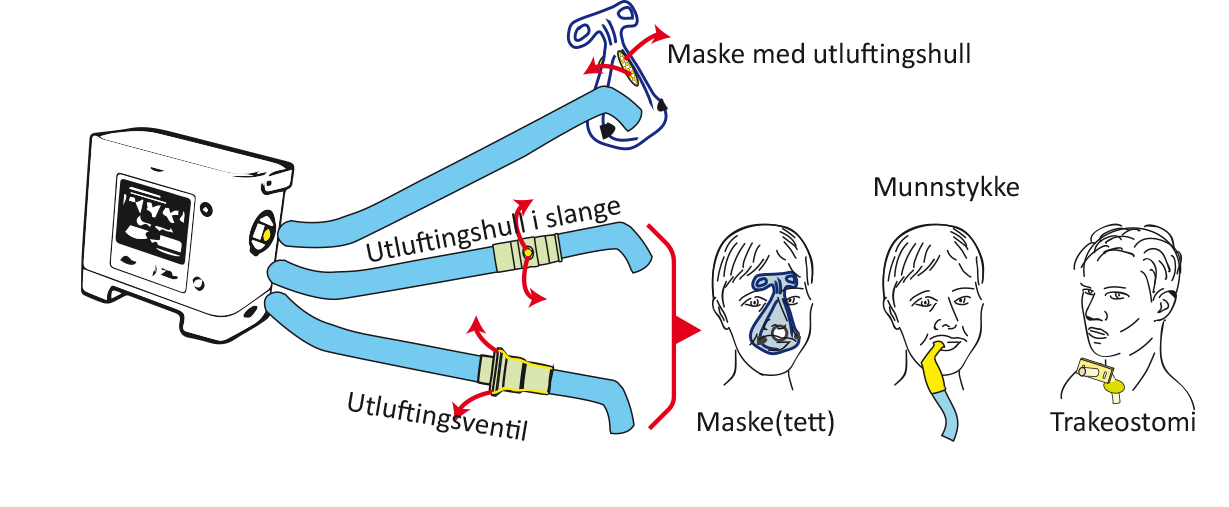
Det finnes to hovedtyper masker, masker med og uten ventil for utpusting. Det er viktig å vite forskjellen på disse maskene og kunne bruke dem riktig.
Klikk på maskedelene for å lære hva de heter
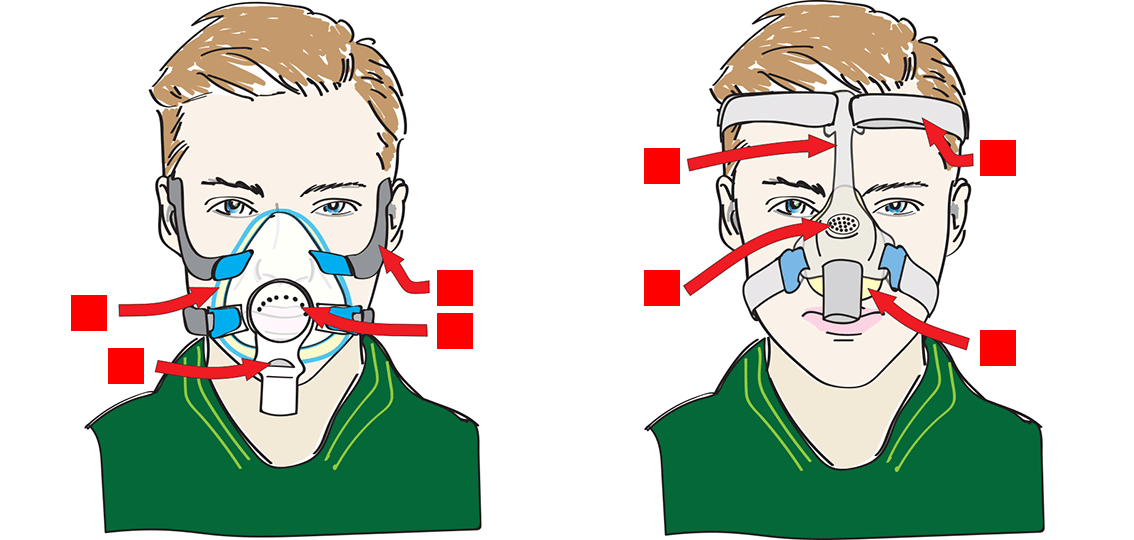
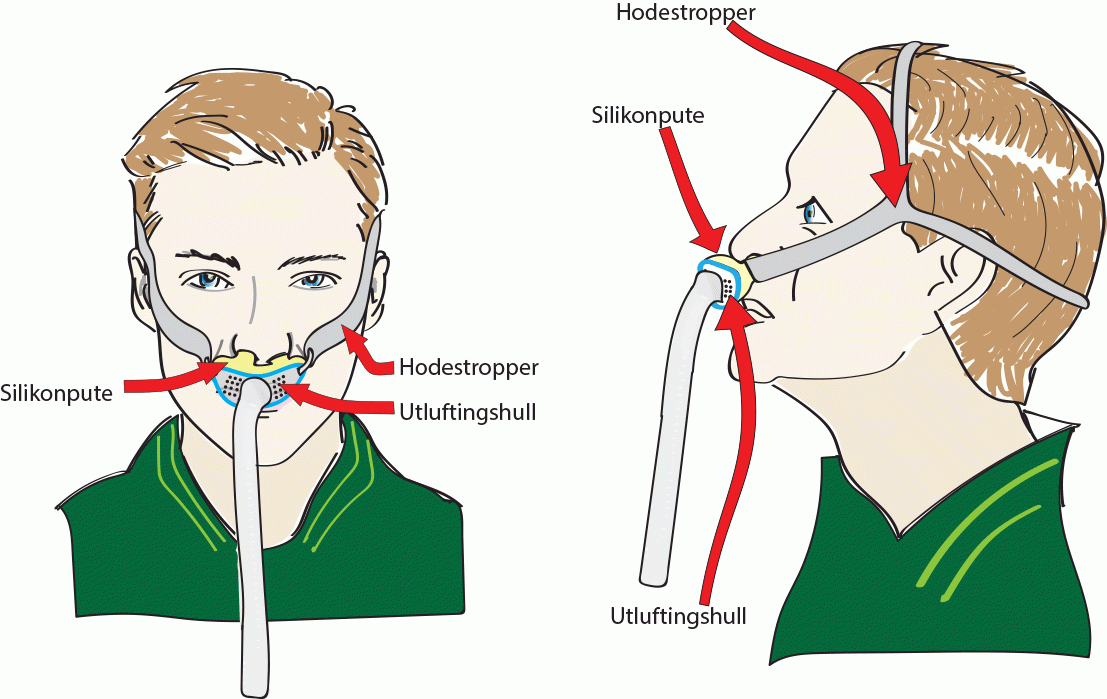
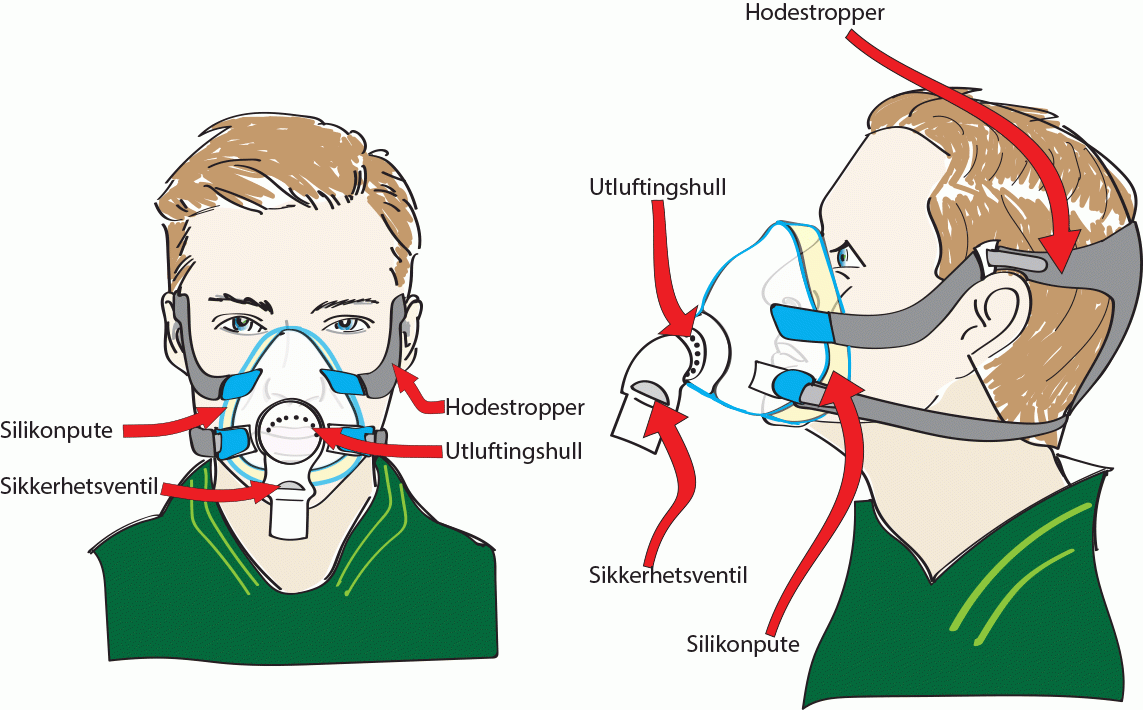
Masker med ventil: BiPAP-masker
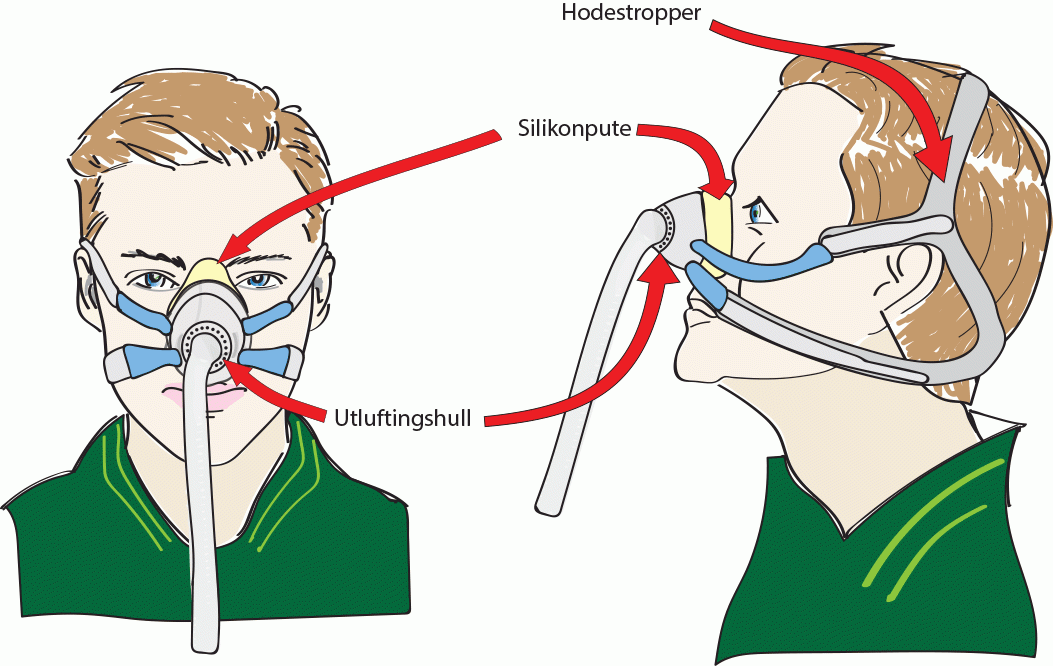
- Masken har innebygget ventil (hull) for å slippe luften fra lungene ut av masken. Dette skal hindre at en puster inn igjen «brukt luft».
- Hull/åpning for utlufting er plassert i maskeskjoldet eller ”kneleddet” på masken. Under behandlingen skal man kjenne at det blåser luft ut fra denne ventilen.
- Godt renhold av masken er viktig slik at ikke disse hullene tettes av smuss.
- Alle BiPAP-masker som dekker munn og nese har i tillegg en sikkerhetsventil, oftest plassert i kneleddet. Dette er et eller to ekstra hull i masken som lukkes av en eller to «silikon-tunger» når luftstrømmen fra BiPAP-en starter, og åpner seg når maskinen stanser. Denne skal sikre at pasienten får nok frisk luft dersom luftstrømmen til masken skulle bli hindret (strømstans eller hvis maskinen av annen grunn skulle stoppe mens pasienten har maske på).
Sikkerhetsventil
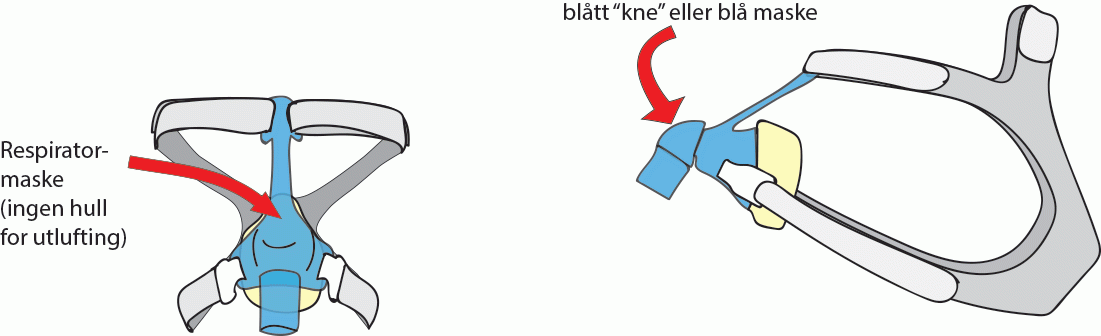
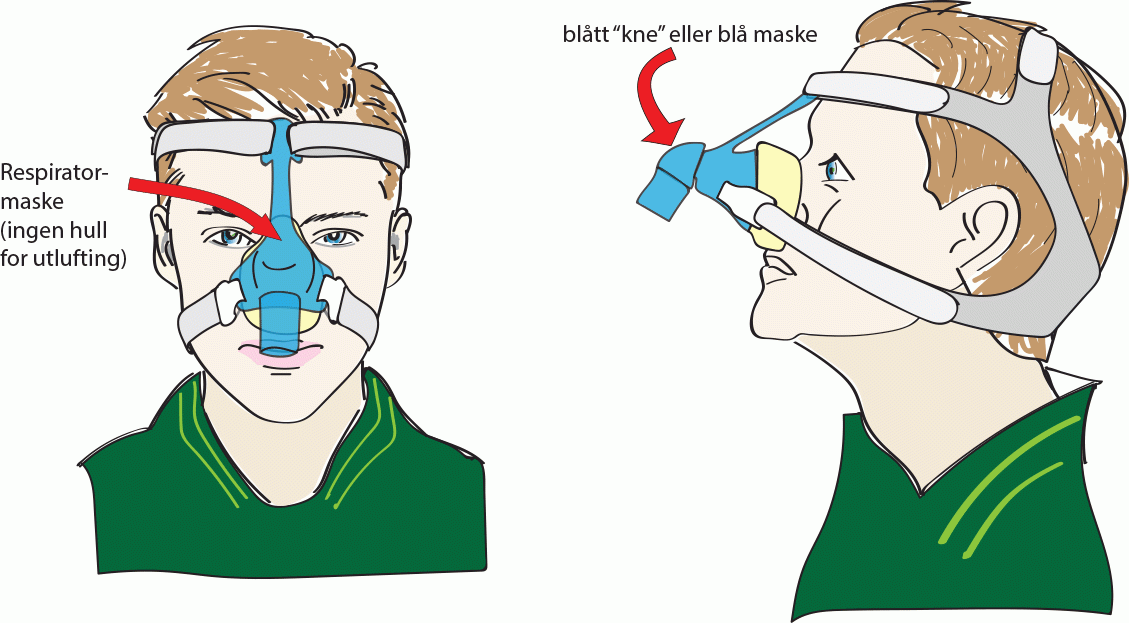
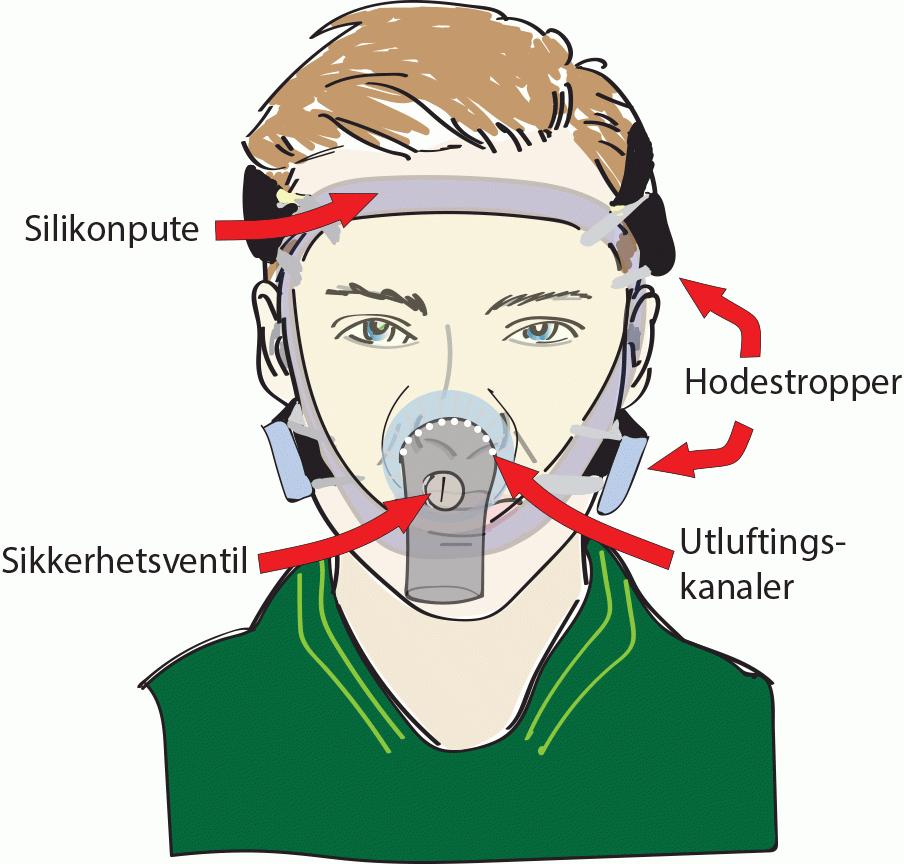
Masker uten ventil: Respiratormasker
- Dette er en tett maske uten ventil.
- Ventilen for utpustluften er plassert i slangesettet eller på maskinen.
- Blått ”kneledd” indikerer ofte tett maske:
Respiratormasker
Valg av maske
Ulike masketyper og valg av maske
Ved valg av maske må en ta hensyn til sykdomsdiagnose, fysisk funksjonsnivå, alder og om en trenger hjelp av andre til å feste eller ta av seg maske. Maskevalg gjøres i samråd med pasienten etter utprøving av forskjellige alternativer. Det finnes ulike maskealternativer: Masker som bare dekker nesen, masker som dekker både munn og nese, som dekker hele ansiktet eller masker som brukes på/i munnen.
Masker som dekker nesen
Nesemasker
Nesemaske er ofte førstevalg. De er små og dekker bare nesen og ofte lett å tilpasse. De festes med stropper. Nesemaskene finnes i mange ulike varianter. De finnes både med og uten pannestøtte, og som BiPAP-maske med ventil, eller respiratormaske uten ventil. Blått kne betyr oftest tett maske (uten ventil). Ventilen sitter ofte i maskeskjoldet rundt kneleddet, men kan også være plassert andre steder. Sjekk din maske slik at du vet hvor den sitter på masken du har. Under behandlingen skal du kjenne at det blåser luft ut fra denne ventilen.
Illustrasjoner av nesemasker:
BiPAP-masker-med-hode
Respiratormaske-med-hode
Spesialstøpt nesemaske
Nesemasker kan også spesialstøpes. Det kan gjøres som siste utvei dersom fabrikklagde masker ikke kan brukes. Den støpte masken er tett – uten ventil. En må derfor bruke en ventil (Whisper swivel) mellom maske og slange ved bruk av denne masken ved BiPAP-behandling.
Neseproppmasker
Det finnes mange ulike neseproppmasker. Masken består da av små propper som stikker litt inn i neseborene og luften fra maskinen blåses direkte inn i nesen. Noen vil oppleve at de blir tørr i nesen ved bruk av neseproppmaske, og en anbefaler at en har varmefukter på maskinen når en bruker denne masken. Alle neseproppmaskene har ventil, og brukes derfor ved BiPAP-behandling og (helst) ikke ved hjemmerespiratorbehandling. De festes også med stropper.
Illustrasjon av neseproppmaske:
Neseproppmaske
Generelt for nesemasker og neseproppmasker
- Brukeren må klare å puste med lukket munn for å få en mest mulig effektiv behandling (unngå «gjennomtrekk» ved at trykket slippes ut gjennom munnen).
- Maskene kan evt. kombineres med hakestropp ved munnlekkasje. Stroppen går under haken og festes med borrelås oppe på hodet – gjerne under maskestroppene, slik at den ikke glir av.
- Maskene er små:
- Gir minst fare for trykksår
- følelse av «klaustrofobi» kan reduseres
- munnen er fri (gir mulighet for å snakke eller spise)
- Neseproppmasker gir også mulighet for å kunne bruke briller under maskebehandlingen.
Masker som dekker både nese og munn
Masker som dekker både nese og munn velges ved nesetetthet eller munnpusting. Selv om en til vanlig skulle klare seg med en nesemaske, kan nese-munn-maske være aktuelt å bruke når en er plaget av forkjølelse og nesetetthet.
Det finnes mange ulike typer av disse maskene også, både med og uten pannestøtte, og med og uten ventil. Blått kne betyr oftest tett maske.
Alle BiPAP-masker som dekker munn og nese har i tillegg en sikkerhetsventil, oftest plassert i kneleddet. (Se innledning – Masker med ventil: BiPAP-masker).
Fullface
Maske som dekker hele ansiktet
Ansiktsmaske er sjelden førstevalg. Denne brukes mest ved behov for avlastning ved trykksår på nesen. Den berører ikke nesen, og gir derfor god avlastning. Den gir ikke «blåst» i øynene, men kan dugge litt på innsiden (spesielt ved bruk av fukter på maskinen), slik at sikten ut av masken kan bli dårligere. Egner seg derfor best som nattmaske. Her kan kneleddet skiftes ut slik at den kan brukes både som BiPAP-maske med ventil og respiratormaske uten ventil.
Totalansiktsmaske
Munnmaske og munnstykker
Munnmaske er et alternativ ved behov for avlastning av trykksår. Den kan medføre økt brekningstendens, munntørrhet eller øket spyttsekresjon.
Munnstykke kan være et godt alternativ ved behov for behandling på dagtid. Brukeren slipper da å ha maske på ansiktet hele døgnet. Munnstykket kan festes på en arm, f.eks. på rullestolen, og pasienten kan ta seg «en sup luft» fra munnstykket ved behov. For at dette skal fungere bør pasienten har god nok muskelkraft i leppene slik at han/hun kan tette leppene rundt munnstykket ved innpust.
Munnmaske

Jørgen med munnstykke
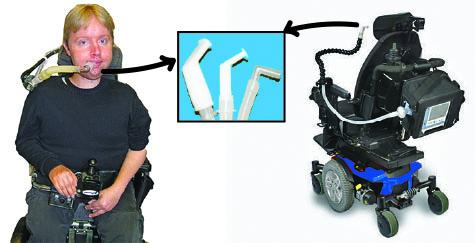
Jørgens munnstykke på rullestolen
Tilpasning
Riktig masketype og størrelse er viktig
- Ved første tilpasning får brukeren prøve flere ulike masker slik at han/hun kan velge den mest behagelige.
- En del masker har sjablonger eller maskemaler som kan være til hjelp for å finne riktig størrelse.
- Masken skal sitte godt og kjennes behagelig.
- Den må ikke klemme sammen nesebor, og bør ha trykket jevnt fordelt på ansiktet.
- Alle masker leveres med en veileder for hvordan de skal settes på ansiktet og teknikker for riktig stramming av stroppene, slik at en unngår lekkasje og trykk.
- Det finnes også mange filmer på maskeleverandørenes nettsider og på YouTube om dette.
Pannestøtte
Noen masker har pannestøtte. Denne skal redusere trykket mot neseryggen og stabilisere masken på ansiktet.
- Pannestøtten kan justeres på noen masker. Start med mest mulig vinkling av pannestøtten der det er mulig. Dette gir størst trykkavlastning på neseryggen. Juster deretter innover ved eventuell luftlekkasje i øynene. Tilpass stroppene etter justering av pannestøtte.
- Noen masker har fleksible pannestøtter og vil justere seg selv når en strammer eller løsner stroppene.
- Se beskrivelse av den aktuelle masken.
Maskestropper og hette
Maskestropper og hette må også være i riktig størrelse for å kunne strammes passelig og unngå gnag fra stroppene.
- Pass på at stroppene ikke gir plager ved ørene:
- Ørene skal være frie.
- Stroppene skal ikke gnage over eller under ørene.
- Juster eventuelt maskestroppene etter at maskinen er startet og brukeren har lagt seg til rette i sengen.
- Kjenn etter luftlekkasje rundt masken med hendene. Juster ved behov.
- Vær spesielt oppmerksom på lekkasjer opp mot øyene. Dette må unngås, da det vil gi røde og såre øyne.
- Tilstreb å stramme maskestroppene minst mulig – ikke mer enn at masken akkurat blir tett. Det bør være plass til to fingre under stroppene etter at masken er tett. Den må strammes likt på begge sider slik at masken ikke sitter skjevt på ansiktet.
- Dersom maskeputen har dobbelt silikonlag, bør den løftes litt fra ansiktet etter at maskinen er startet, slik at sjiktet mellom lagene fylles med luft. Dermed danner den en luftpute mot ansiktet som motvirker luftlekkasje og reduserer behovet for å stramme masken.
Hudpleie
- Vask alltid ansiktet før masken settes på. Unngå bruk av hudkrem.
- Det blir gjerne et merke etter masken i ansiktet etter en natts bruk – dette bør forsvinne innen kort tid (30-60 minutt) etter at masken er tatt av.
- Vask ansiktet og massér gjerne huden med hudkrem etter at masken er tatt av.
- Ved tegn til sår i huden (rødhet og ømhet), ta kontakt for eventuelt å bytte maske.
Maskeanvisninger og filmer
Alle masker leveres med en skriftlig bruksanvisning. Denne ligger i pakningen sammen med ny maske. Her vil en finne forklaring på alle maskens deler, hvordan du fester den på og hvordan den skal vaskes. Det anbefales at en studerer denne for gode tips og råd for tilpasning og vedlikehold av masken!
Noen leverandører har også laget filmer om de ulike maskene på sin nettside. Filmene viser hvordan en setter på masken, tips og råd for å unngå maskelekkasje og vask og vedlikehold av masken. Firmanavn for den aktuelle maske finner en på maskens emballasje eller ved å spørre helsepersonalet som hjalp en med å tilpasse masken. Det er også mulig å finne slike filmer ved å søke på maskens navn på YouTube.
Forebygge komplikasjoner
Unngå lekkasje rundt masken
En av de vanligste komplikasjonene er trykksår over neseryggen, kinn eller panne. Dette skyldes at en strammer stoppene ekstra godt for å unngå maskelekkasje. Her må en passe på følgende:
- Ha riktig maske- og stroppestørrelse, og ha passe stramme stropper.
- For masker med to-lags-pute: pass på at den ytterste ikke ligger i krøll ved å løfte masken fra ansiktet slik at det kommer luft mellom de to lagene etter at maskinen er startet.
- Nyvasket maske!
- Vask ansiktet før masken settes på.
- Unngå bruk av hudkrem.
- Bart og skjegg gir ofte lekkasje!
- Det er sjeldent at en klarer å få masken 100 % tett gjennom hele natten. Det blir ofte litt lekkasje i forbindelse med at en snur seg. Dette er oftest uproblematisk.
- En skal likevel unngå lekkasje i øynene. Lekkasje her vil gi øyeirritasjon med røde og såre øyne!
- Unngå å stramme stroppene hver gang masken lekker litt – forsøk å flytte den litt på ansiktet først.
Unngå trykksår
Behagelig maske er viktig.
- Den skal ikke klemme på, eller klemme nesen sammen.
- Tilstreb minst mulig stramming av stroppene:
- Stroppene må ikke gnage
- Ørene må ikke komme i klem
- Skift alltid maske ved tegn til begynnende sår! Ta kontakt med helsepersonell der masken ble tilpasset.
- Nasal-pad (silikonputer) eller Comfeel kan forsøkes som beskyttelse av neseryggen ved begynnende sår.
- Ha to ulike masker. Dette gir mulighet for trykkavlastning. Brukere som er avhengig av å bruke maske største delen av døgnet, bør ha flere ulike alternative masker for å variere trykkpunktene mot huden.
- God hudpleie når masken tas av er viktig – hudkremer ved behov på dagtid (hvis uten maske).
Tett eller rennende nese?
Noen kan oppleve tett eller rennende nese som følge av maskebruk.
- Nesespray kan en gjerne bruke i korte perioder hvis en er forkjølet. En kan gjerne bruke fysiologisk saltvann (NaCl 0,9 %) til å skylle nesen med hvis en har tendens til tett nese i perioder.
- Maske som dekker munn og nese er best ved kroniske neseproblemer.
- Fukter tilkoblet BiPAP eller respirator varmer opp og fukter behandlingsluften. Dette vil ofte avhjelpe problemer både med tett og eller rennende nese.
Munnlekkasje?
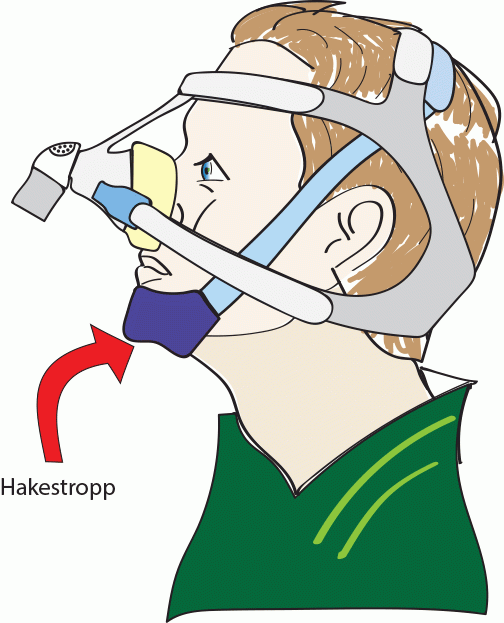
- Hakestropp kan hjelpe hvis en har problemer med at munnen glir opp når en sovner. Det finnes ulike typer hakestropper. Ta den gjerne på før en tar på masken, da vil maskestoppene hindre at den faller av. Den legges under haken og festes oppå hodet passe stramt slik at munnen ikke åpner seg når en slapper godt av i kjeven, men ikke så stramt at en ikke klarer åpne munnen hvis en bruker musklene.
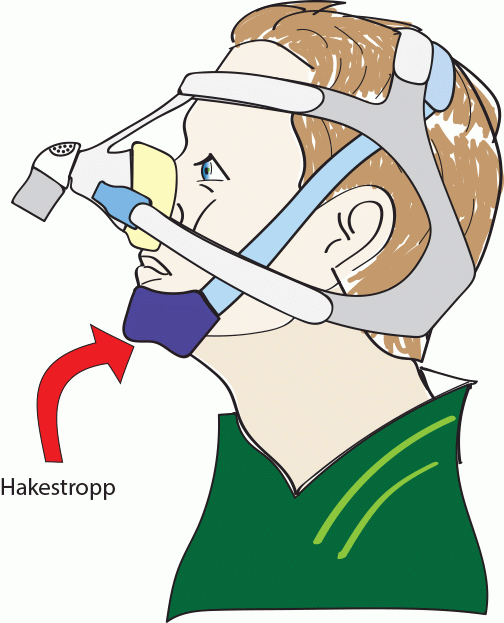
- Skift til maske som dekker munn og nese hvis ikke hakestropp er tilstrekkelig.
Ved luft i magen
Hvis en har behov for svært høye behandlingstrykk på maskinen, kan noen oppleve at de får «luft i magen». Dette er ufarlig, men kan være ubehagelig. Dette kan unngås ved å:
- Endre sovestilling:
- Sideleie?
- Hevet hode-ende?
- Ta kontakt med legen som har ansvar for behandlingen. Mulige tiltak kan være medisiner som reduserer syreproduksjon eller styrker spiserørets lukkefunksjon.
- Endre innstillinger på maskinen (i noen tilfeller).
Tannproblemer
Bruk av masken kan også føre til ømhet i tenner, gomme eller kjeve, eller forverre eksisterende tannproblemer. Særlig hvis en strammer de nederste maskestroppene for mye.
- Forsøk å løsne litt på disse stroppene. Hvis det blir for mye lekkasje – ta kontakt med helsepersonell for å bytte maske.
- Hvis symptomene vedvarer, ta kontakt med lege eller tannlege.
Observasjoner
Morgen
Når masken tas av om morgenen, skal en være oppmerksom på:
- Hud: maskegnag, rødhet eller sår?
- Øyne: røde, rennende?
- Nese: tett, rennende, nysing, bihuleproblemer?
Hvis symptomer finnes, er dette mest sannsynlig relatert til masken. Se Forebygge komplikasjoner for hvordan det kan forebygges og lindres.
På dagen
Hvis pasienten utover dagen opplever å:
- Bli søvnig – mer enn vanlig?
- Få hodepine?
- Bli uvel?
- Ha nedsatt appetitt?
Dette er mest sannsynlig relatert til selve behandlingen. Ta kontakt med behandlende lege for å få justert maskininnstillingene.
Observer også:
- Slim: farge, lett å få opp, mengde?
- Tegn på infeksjon: feber?
Vi har alltid slim i luftveier og lunger – se kapittel om slimmobilisering. Hvis slim-mengde endrer seg og det blir farget (gulgrønt eller brunt), kan det være tegn på infeksjon. Ved samtidig feber må man alltid ta kontakt med lege!
På natten
Legg merke til:
- Maskelekkasje?
- Juster masken hvis brukeren våkner av lekkasjen – ellers ikke nødvendig ved små lekkasjer. Prøv å unngå å stramme stroppene hver gang den lekker litt – heller flytte den litt på ansiktet først og se om den blir tett igjen. Lekkasjene kan oppstå fordi masken har forskjøvet seg litt.
- Uro? Oppvåkninger? Prøv å finne ut hvorfor oppvåkninger skjer:
- Har brukeren ubehag av masken? Justér.
- Er brukeren tungpustet? Ta kontakt med lege neste dag for å eventuelt justere maskininnstillinger.
- Har brukeren hodepine? Ta kontakt med lege neste dag for ny kontroll og eventuelt justere maskininnstillinger.
Renhold
Det skal gjøres lett renhold av masken daglig og mer grundig én gang pr. uke. Stroppene rengjøres ved behov, gjerne én gang pr uke.
Daglig renhold
- Vask av hudfett og smuss som avleires på masken – både på utsiden og innsiden. Bruk mildt såpevann – gjerne oppvaskmiddel eller lignende (ikke rengjøringsmidler som inneholder alkohol, skyllemiddel eller fuktighetskrem).
- Skyll godt og tørk.
- Inspisér masken.
- Dersom den myke maskeputen stivner, revner eller noen av delene på masken blir ødelagt, skal masken byttes.
Ukentlig renhold
- Ta eventuelt fra hverandre maskens løse deler. Se anvisningen som følger med masken.
- Vask delene i varmt såpevann. Bruk et mildt rengjøringsmiddel, gjerne oppvaskmiddel eller lignende (ikke rengjøringsmidler med alkohol, skyllemiddel eller fuktighetskrem).
- Bruk en liten børste med myk bust til å rengjøre ventilåpningene.
- Skyll bort all såpe og tørk delene godt før masken monteres sammen igjen.
- Hodestroppene håndvaskes i varmt vann med mild såpe. Skylles godt og lufttørkes.
NB! Maske og hodestroppene må ikke utsettes for direkte sollys.
Maskeanvisninger
Alle masker leveres med en skriftlig bruksanvisning. Den ligger i pakningen sammen med ny maske. For de masker som skal demonteres ved rengjøring, finnes det gode tegninger på hvordan masken demonteres og monteres. Studér bruksanvisningen nøye slik at renholdet av masken blir best mulig.
Noen leverandører har laget filmer om de ulike maskene på sin nettside. Filmene viser hvordan en setter på masken, tips og råd for å unngå maskelekkasje og vask og vedlikehold av masken. Firmanavn for din maske finner du på emballasjen eller ved å spørre helsepersonalet som hjalp deg med å tilpasse masken. Det er også mulig å finne slike filmer ved å søke på maskens navn på YouTube.
Test deg selv
Trakeostomi
Ved trakeostomi gis pustehjelp ved at respiratoren kobles til en kanyle som går gjennom et hull på halsen og fører luften inn i luftrøret. Dette kalles også invasiv respiratorbehandling i motsetning til ikke invasiv behandling som ved maskebehandling.
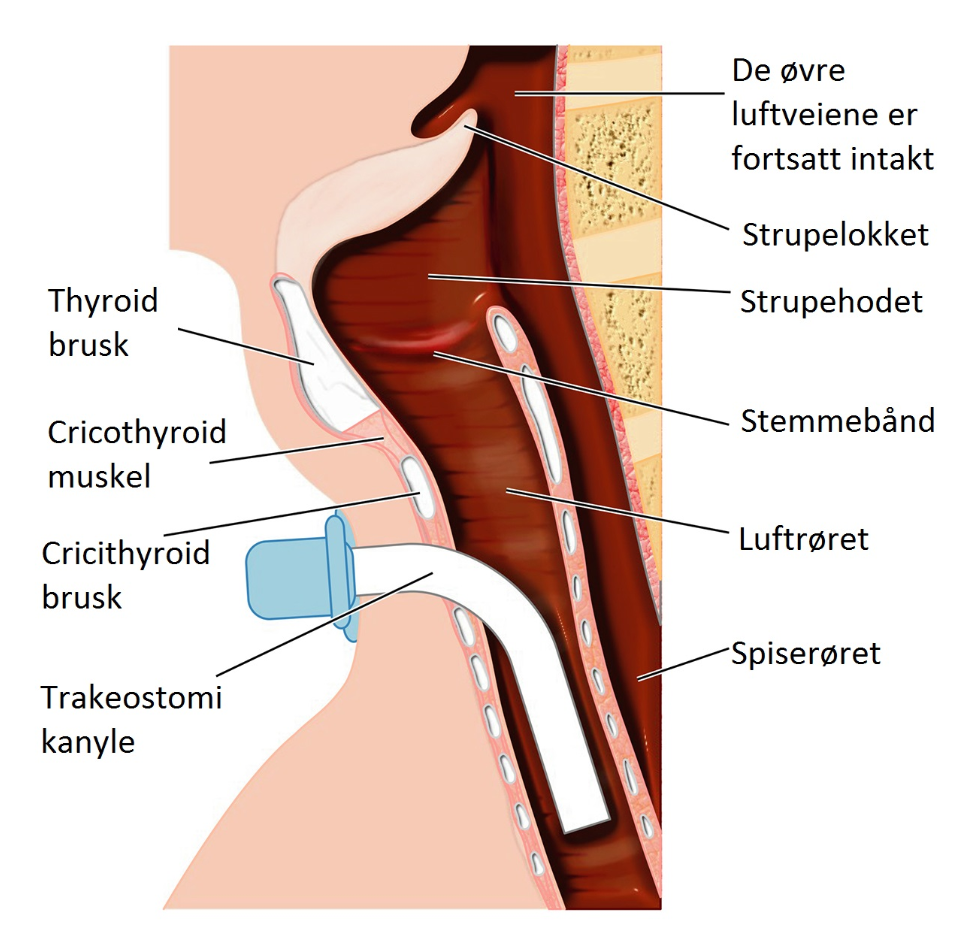
Indikasjon
Hvorfor trenger noen trakeostomi (invasiv behandling), og når er det aktuelt?
Fordeler ved trakeostomi
- Kan være livreddende
- Kan gi bedre livskvalitet enn maskebehandling
- Slipper maske over ansikt
- Unngår lekkasjeproblem
- Gir direkte tilgang til lunge og luftveier:
- Slim kan fjernes lett
- Luft kan gis på en sikker og enkel måte
Ulemper ved trakeostomi
- Øket risiko for infeksjon, blødning og arrvev
- Mister naturlig fukting, varming og filtrering av luft
- Krever kirurgisk inngrep
- Må leve med ”hull på halsen”
- Evne til svelging og tale kan endres
- Evne til smak og lukt kan endres
- Økt behov for opplæring av hjelpere
- Økt behov for teknisk utstyr
Om opplæring og beredskap på jobb
Assistent Cassandra forteller
Hvorfor og hvordan
Å velge trakeostomi er ofte en vanskelig beslutning. I innledningen til kapittelet står de vanligste situasjonene hvor det kan være aktuelt beskrevet. Vanligvis vil en ha god tid til å ta det valget. Det beste er om en kan få informasjon, diskutere dette sammen med de som har erfaring med denne type behandling, og sammen med de som har ansvaret for behandlingen komme frem til rette beslutning. Trakeostomi kan da gjøres planlagt. Noen ganger er trakeostomi aktuelt som følge av akutt sykdom hvor en har måttet gi invasiv respiratorbehandling i en akutt situasjon. Målet er å sikre frie luftveier, forebygge infeksjoner, fjerne slim og redusere risikoen for kronisk infeksjon i lungene.
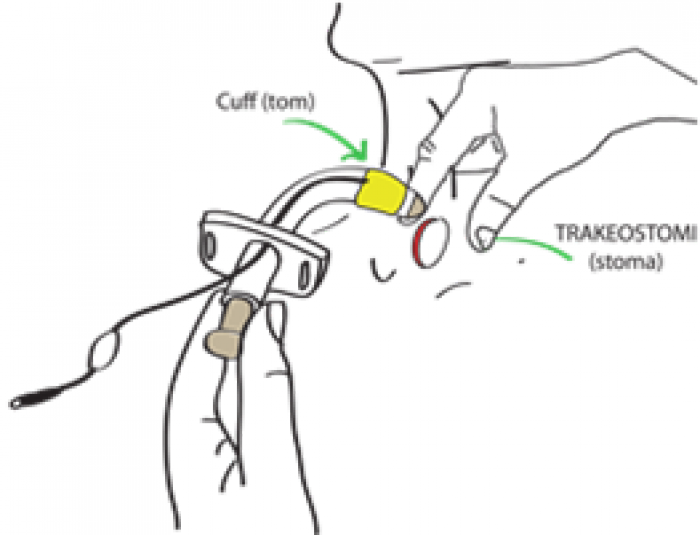
Observasjon
De første 14 dagene etter at brukeren har fått lagt inn en trakeostomi er det viktig å observere om brukeren har blødninger fra stoma (hullet i halsen), hevelse eller smerter. Dette er normalt. Etter at stoma, hullet i halsen, er stabilt må vi observere om det er infeksjonstegn som sår, puss, hevelse, øket slimmengde, samt om kanylen står rett i halsen og at trakeostomibåndet er passe stramt.
Komplikasjoner
Akutte komplikasjoner ved trakeostomi er sjeldne. Større blødninger eller luftlekkasje til området mellom lunge og brystvegg, området mellom lungene eller til underhuden kan forekomme, og den første tiden etter trakeostomi blir en nøye overvåket. Problemer eller komplikasjoner som oppstår etter at en har hatt trakeostomi over lengre tid kan forekomme.
Lekkasje rundt åpningen, stoma, kan sees ved at det kommer sekret ut, ved at det lekker luft ut ved ventilering eller ved at stemmen blir dårligere. Hvis disse plagene er store eller vedvarende, kan en skifte til en større kanyle.
Infeksjon rundt stomiåpningen
Rødhet, puss, hevelse og noen ganger smerte rundt stomiåpningen, kan tyde på infeksjon. Dette behandles vanligvis med lokalbehandling
Infeksjon i luftveier eller lunge
Generell sykdomsfølelse, feber, økende hoste, tung pust, smerte, blodtilblandet slim eller endret mengde, farge eller konsistens på slim, kan tyde på infeksjon. Dette må vanligvis behandles med antibiotika og økt innsats for å få opp slim.
Dannelse av arrvev og granulasjonsvev
- Granulasjonsvev kan dannes rundt stomiåpningen, og kan gjøre at kanyleskift blir smertefulle, føre til småblødning og ubehag. Det behandles vanligvis lokalt med lapisstift og ved å forebygge gjennom å hindre gnag fra kanyle.
- Granulasjonsvev kan dannes ved enden av kanylen inne i luftrøret. Det kan gi blødning og problem ved skifte av kanyle, og kan i uttalte tilfeller gjøre ventilasjon vanskelig. Vanligvis vil legen circa en gang i året kikke ned i luftrøret med fiberoptisk kamera (broncoscopi) for å se etter denne type granulasjonsvev. Hvis det oppstår, vil det vanligvis kunne behandles ved at kanylen tilpasses slik at den ikke lenger gnager på samme sted. En sjelden gang vil kirurgisk behandling være nødvendig.
Diverse
- Sår i luftrøret på grunn av skader fra sug kan gi småblødninger. For mye luft eller væske i cuff kan gi utvidelse av luftrøret eller føre til skrumping (stenose) av luftrøret. Gode rutiner for stell av cuff er den beste måten å unngå dette på.
Akutte hendelser kan oppstå når en har trakeostomi. Se mer om dette under Akutte hendelser.
Skifte av kanyle og innerkanyle
Målet for stell av trakeostomi er å opprettholde stomas størrelse, forhindre hudirritasjon, hudinfeksjon, redusere risikoen for infeksjon i luftveiene og hindre at slim tetter kanylen. Dersom du har en trakeostomi, er det viktig at de som skal hjelpe deg får god opplæring i stell av stoma og rengjøring av en eventuell innerkanyle. En kanyle byttes eller skiftes oftest én gang i måneden eller hver 30. dag på en poliklinikk eller hjemme hos deg. Dette gjøres av legen eller spesielt opplært personell.
Du er mer utsatt for infeksjoner når du har en trakeostomi. Det er derfor viktig at du/dere bruker god hygiene for å forebygge infeksjoner.
Stell av huden rundt kanylen og vask av evt innerkanyle utføres to ganger per døgn, eller oftere ved behov. Du/dere må også få opplæring i:
- Trakeostomistell
- Rengjøring av kanyle og innerkanyle
- Bruk av sug, sugeteknikk
- Skifte av kanyle
- Hvordan bruke Lærdalsbag
Eksempel på trakeostomiprosedyrer finner du her (nettsider ekstern).
Øyvind forteller om leve med trakeostomi
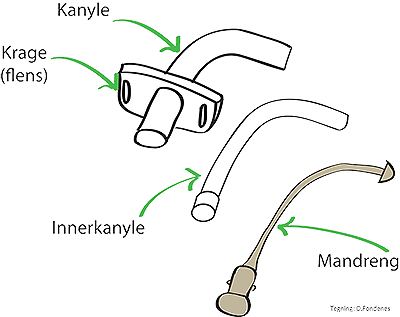
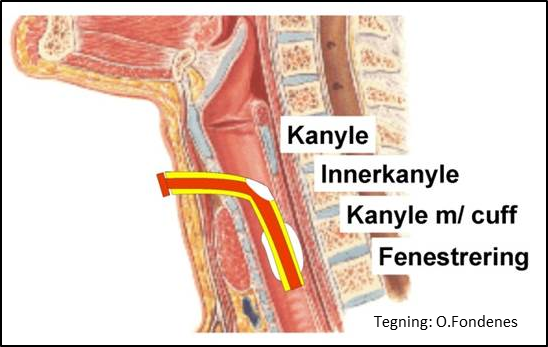
Kanyler
Kanyletyper
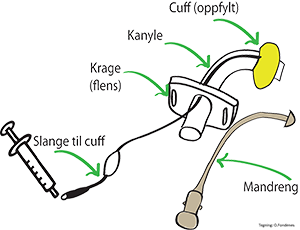
Trakeostomikanyler er laget av plast, silikon eller sølv og har ulik funksjon, kurvatur og ulike størrelser. Kanylen kan være med eller uten innerkanyle, være med eller uten cuff (ringformet ballong rundt kanylen), og den kan være med eller uten fenestrering (vindu). Når komplikasjoner eller uvanlig anatomi krever det, kan en lage spesialtilpassede kanyler som passer til brukeren. De fleste klarer seg med en standardkanyle. Kanylen fester en med et bånd rundt halsen.
Valg av kanyler avhenger av pasientens luftveier og funksjonelle behov. Rutiner og erfaringer hos de som har ansvaret for behandlingen og de erfaringer pasienten gjør seg underveis vil også ha betydning. Valg av kanyle kan også endres ved behov. Av sikkerhetsmessige grunner skal brukeren ha en reservekanyle, eventuelt innerkanyle (om brukeren har det) og en ventilasjonsbag hjemme.
Kanylene har en standardisert diameter på tilkoplingspunktet for respiratorslange eller ventilasjonsbag.
Innerkanyle
En trakeostomikanyle kan være med eller uten innerkanyle. Innerkanyle er en kanyle du kan ha inne i trakeostomikanylen. Denne innerkanylen kan en fjerne raskt dersom brukeren får en sekretstagnasjon eller slimpropp i kanylen. Innerdiameter reduseres imidlertid, og dette kan påvirke ventilasjon. Innerkanyler fins både i plast og silikon.

Skifte av kanyle og innerkanyle
Regelmessig kanyleskift er nødvendig av hygieniske og sikkerhetsmessige årsaker. Hyppig skifte kan redusere risiko for infeksjon, granulomdannelse og kanyleokklusjon.
Anbefaling: Kanyler skiftes hver 30. dag eller hyppigere, for eksempel ved mistanke om at kanylen begynner å bli tett, og særlig som mistanken vedvarer etter at andre tiltak for å åpne luftveier er forsøkt (sug, hostemaskin,
skifte av innerkanyle evt).
Rengjøring av kanyle
For å unngå infeksjoner anbefales at kanylen (inner- og ytterkanylen) taes ut og rengjøres regelmessig. Prosedyren bør forberedes, pasienten informeres og nødvendig utstyr må være på plass når rengjøringen starter.
http://www.helse-bergen.no/no/OmOss/Avdelinger/heimerespiratorbehandling/Sider/Trakeostomi.aspx
Fremgangsmåte ved skifte av innerkanyle
Under ser dere et eksempel på hvordan en fremgangsmåte kan være for skifte av innerkanyle, i dette tilfellet en Bivona Trachealkanyle TTS.
Utstyr
- Rene, ikke sterile hansker
- Skiftesett (pinsett og vasketupfere)
- Evt. vattpinner + salve
- Splittkompress
- Innerkanyle
- NaCl 9 mg/ml til hudvask (evt Klorhexidin 1%)
- Trakeostomibånd med borrelås
- Søppelspann
Forberedelse
- Finn fram utstyret nevnt over og plasser det lett tilgjengelig
- Informér pasienten om hva som skal skje
- Plassér pasienten i en stilling som gjør det mulig å strekke ut og samtidig bøye nakken
Gjennomføring
- Vask hendene grundig med såpe under rennende vann, alternativt godkjent desinfeksjonsmiddel
- Ta på rene hansker
- Fjern innerkanylen fra kanylen: hold i kanyleskjoldet, ta tak i ringen på innerkanylen og dra den ut av den låste posisjonen
- Sett inn ny innerkanyle – og trykk den ”i lås”.
- Løsne kanylebåndet og fjern den gamle splittkompressen mens kanylen holdes på plass
- Inspiser trakeostomiåpningen:
- Infeksjonstegn: sårhet, puss, hevelse, farget slim
- Granulasjonsvev (”villkjøtt”): evt. pensle med lapis (eller fjernes av lege). Kan også pensle med Nelex som er synonymt med Albothyl-konsentrat 36 % vaginalløsning – 100 ml flaske.
- Blødning
- Vask huden omkring kanylen med tupfer fuktet med NaCl 9 mg/ml
(Ved infeksjon i stoma: vask med Klorhexidin 1 %) - Tørk godt rundt stoma, bruk kompress og pinsett
- Ved rødt og irritert stoma kan det evt. smøres med litt salve – f.eks. støtputesalve eller sinksalve på rødt område.
- Ved infeksjon: smør på desinfiserende krem - Brulidine 0,15 % eller Cavilon barrierefilm (eske med 25 stk x 1 ml med svamp).
- Legg en ny splittkompress under kanylevingene
- Fest på kanylebåndet. Det skal sitte så godt fast at du klarer å få én til to fingre under båndet i nakken. Kanylebåndet skiftes ved behov
NB! Innerkanylen kastes etter én måneds bruk.
Etterarbeid
- Rydd bort utstyr
- Kast brukt materiell
- Vask hendene
Under ser du eksempel på en fremgangsmåte.
http://www.helse-bergen.no/no/OmOss/Avdelinger/heimerespiratorbehandling/Sider/Trakeostomi.aspx
Rengjøring av innerkanyler
Det er viktig at en følger anbefalte fremgangsmåter for rengjøring av innerkanyle, slik at en forebygger infeksjoner.

- Rengjør innerkanylen med sterilt saltvann. Bruk rengjøringsbørste for Bivona innerkanyle (BICSWB, kanylebørste, Bivona trakeostomi)
- Innerkanylen skal ikke legges i bløt
- Før rengjøringsbørsten inn i innerkanylen og vri rundt samtidig som den trekkes ut
- Kast børsten etter bruk
- Sjekk at innerkanylen er ren og fri for smuss – hvis ikke, gjenta rengjøringsprosedyren med ny rengjøringsbørste til kanylen er ren

- Sjekk innerkanylen for skade eller knekk etter at den er rengjort. Hvis den er skadet, må den kastes og erstattes med en ny
- La innerkanylen lufttørke
- Pakk den inn i steril kompress
NB! Innerkanylen kastes etter én måneds bruk.
Etterarbeid
- Rydd bort utstyr
- Kast brukt materiell
- Vask hendene
Anbefaling: Innerkanylen bør rengjøres morgen og kveld. Ytterkanylen rengjøres i forbindelse med skifte, minimum én gang per måned. Inspiser kanylen(e) nøye etter rengjøring med hensyn på sprekkdannelse og skader, og kontroller at skjoldet ikke har løsnet fra kanylen.
http://www.helse-bergen.no/no/OmOss/Avdelinger/heimerespiratorbehandling/Sider/Trakeostomi.aspx
Sug
Sug består av et apparat som lager undertrykk og av selve sugekateteret. Kanylen gjør luftveien trangere, og det gjør det vanskelig å hoste opp slim. Mange som har trakeostomi har dessuten en sykdom som i seg selv svekker hostekraften.

Sug er derfor et viktig hjelpemiddel for å få opp slim fra luftveiene. Sug kan brukes i kombinasjon med andre hosteteknikker eller som slimmobiliserende teknikk alene. Sug kan også brukes til å fjerne slim fra munnen. Alle som har trakeostomi skal ha sug.
Bruk av sug
Når skal det brukes sug?
- Når det høres ”rasling” eller en kjenner vibrasjon av sekret ved innpust
- Alarmer (høyt trykk eller lavt volumen) fra respiratoren (se eget avsnitt)
- Når brukeren ønsker det
- Ved akutte pustevansker (se eget avsnitt)
- Ved slimmobiliserende prosedyrer
Problem som kan oppstå om en bruker feil sugeteknikk
- Ubehag for pasienten
- Skade på slimhinnene i luftveiene
- Økt slimproduksjon
- Fare for infeksjoner
- Slim hoper seg opp i kanyle eller luftvei
Ved bruk av sug kobles respiratoren fra, og brukeren får ikke luft i perioden hvor sug brukes. Dette kan være ubehagelig. Det er viktig å ha godt samarbeid med brukeren. Prosedyren må derfor gjøres rolig, raskt og effektivt. Hvis det er behov for å bruke sug flere ganger etter hverandre, må en passe på at en kobler til respiratoren eller bruker bag en periode mellom hver gang en bruker sug.
Utstyr
Sugeapparat
- Sugekateter er et sterilt engangskateter som skal kastes etter hver suging eller etter hver utført prosedyre
- Sugeslange – slange fra sugekolbe til sugekateteret. Skal skiftes én gang per døgn eller ved kraftig forurensing
- Sugekolbe – skiftes ved behov og om flergangskolbe brukes én gang per døgn
- Vannreservoar for gjennomspyling av sugeslange. Beholder eller flaske med springvann for gjennomspyling av sugeslange etter frakobling av sugekateter
Sugekateter
Sugekateter er et rør som en kobler til et sugeapparat for å fjerne sekret i munn eller i trakealkanylen. Det finns to ulike typer sugekateter.

- Rette
- Bøyde
Begge disse typene kan en få i ulik lengde. Sugekatetere har også ulik tykkelse. Valg av sugekateter er avhengig av størrelsen på kanylen til pasienten.
Sug i kanyle
Ved sug i kanylen bruker en suget begrenset til selve kanylen. Dette er den vanligste bruken av sug. En måler da på forhånd opp lengden en skal ned med sugekateteret slik at enden av suget kommer ca 0,5 cm nedenfor enden av kanylen inne i luftrøret. Dette kan f.eks. gjøres ved at en har et sugekateter ved siden av brukeren hvor riktig lengde er merket av.
Denne teknikken brukes for å fjerne slim inne i selve kanylen. Det kan komme slim der ved at det hostes opp spontant eller i forbindelse med bruk av hostehjelp. Ved å fjerne slimet hindrer en at slim legger seg på innsiden av veggen av kanylen og
gradvis tetter denne til. Ved å få slim opp i selve kanylen og deretter bruke sug for å fjerne det, unngår en at sug kommer i kontakt med slimhinnen i luftrøret. Ved regelmessig bruk av sug i kanylen unngår en at denne tetter seg til. Det
vil derfor vanligvis være anbefalt å bruke sug i kanylen morgen og kveld fast og ellers ved behov, f.eks. i forbindelse med hoste.
Dyp sugeteknikk
Ved dyp sugeteknikk fører en suget ned via kanylen til en møter motstand, aktiverer sug, og suger på veg ut. Dette er en teknikk for å få opp slim som sitter i nedre luftveier nedenfor kanylen. Noen bruker denne teknikken regelmessig i stedet for, eller i tillegg til, hostetekniske hjelpemidler. Mange bruker denne teknikken kun i akutte situasjoner hvor en ikke får slim opp med andre metoder. Hyppig bruk av denne teknikken kan stimulere til økt slimproduksjon eller skade slimhinnen i luftrøret.
Fjerning av slim over cuffen
Hvis en bruker kanyle med cuff, kan slim hope seg opp over cuffen inne i luftrøret. Dette slimet kan være problematisk når en skal tømme kanylen for luft eller vann fordi det da kan skli ned i lungene. Slimet kan også skli ned i lungene selv om cuff er i bruk og gi risiko for infeksjon. Det kan skape vond lukt og lekke ut på siden av kanylen.
For noen gir ikke dette slimet noen problemer i det hele tatt. Ved skifte av kanyle, eller når en skal tømme kanylen for å kunne snakke, kan en bruke ulike teknikker for å håndtere dette slimet. En kan bruke luftstrøm til å blåse slimet opp i munnen. Det gjøres ved at en luftstrøm fører slimet opp i munnen i det cuffen tømmes. Luftstrømmen kan lages ved at en bruker bag eller hostemaskin.
Slimet kan også fjernes ved at en bruker kanylen som forlengelse av sug og tar med seg slimet idet kanylen tas ut ved kanyleskift. Det finnes også kanyler som har en egen sugekanal over cuffen. Noen fjerner slimet over cuffen daglig, mens andre kun fjerner det i forbindelse med kanyleskift. Generelt kan en ikke si at én metode er bedre enn en annen. Legen med ansvaret for behandlingen vil i samarbeid med brukeren finne ut hva som er best for den enkelte.
Filmen viser fjerning av slim over cuffen i forbindelse med at kanylen tas ut for kanyleskift.
Ventilasjonsbag
Ventilering med bag er en måte å gi ekstra luft ned i lungene når en trenger å gi manuell pustehjelp til en pasient. Baggen er en tykkvegget, selvekspanderende "ballong" av gummi som fylles av luft fra omgivelsene, og som en ved å presse sammen kan blåse luft inn i pasienten med. Baggen er derfor en reserverespirator.

En ventilasjonsbag skal brukes når respiratoren er ute av drift eller i andre akutte situasjoner. Den kan brukes under transport, til å mobilisere slim og ved trakealsuging. Alle som har respirator og trakeostomi skal ha bag. Bag skal alltid være tilgjengelig, komplett og klar til bruk. Målet er å kunne opprettholde normal pust ved gjennomføring av prosedyrer og/eller frakobling fra ventilator.
Utstyr
Til manuell ventilering trenger du ventilasjonsbag med voksen maske som dekker munn og nese, barnemaske som dekker stoma og bagtilslutning til trakeostomi.
Fremgangsmåte
Det er som ellers viktig med god håndhygiene. Vask hendene. Bruk alternativt godkjent desinfeksjonssmiddel.
- Bruk rene hansker
- Koble baggen på kanylen eller masken
- Du ventilerer brukeren ved å trykke på baggen
- Trykk med én hånd
- Ventilér ca. hvert 5. sekund mellom hvert trykk, eller ventilér i samme takt som brukeren puster selv
- Arbeid rolig og følg med på brukeren
- Koble baggen fra kanylen og sug vekk slim i kanylen
- Dersom det er mer slim i kanylen kan denne prosedyren gjentas
Filmen under viser manuell ventilering med ventilasjonsbag koblet til trakeostomi.
Rengjøring
Baggen rengjøres daglig eller etter behov på følgende måte:
- Demontér bag
- Skyll delene i rennende vann fra springen
- Legg delen i lunket vann (30 til 40 grader) i minst 2 minutter
- Tilfør vaskemiddel (oppvaskmiddel) og varmt vann (i 60 til 70 grader) fra springen
- Rengjør alle overflatene grundig og bruk børste om nødvendig
- Skyll alle delene i lunket vann
- Tørk alle delene
- Sjekk at alle delene er rene og tørre før du monterer dem igjen.
Kommunikasjon
Kommunikasjon ved tale er mulig med trakostomi. Det krever litt øvelse, og en må tilpasse kanyle og respirator.
Fenestrert kanyle og talekanyle
For at du skal kunne snakke, må luften du puster ut kunne passere gjennom stemmespalten og ikke ut igjen gjennom kanylen. Det kan gjøres på to ulike måter. Den første måten er at luften passerer opp ved siden av kanylen. Det kan gjøres ved at kanylen er en del mindre enn diameteren på luftrøret. Vanligvis bruker en da ikke cuffet kanyle. Noen har cuffet kanyle i de perioder hvor en ikke skal snakke, f.eks. under søvn.
Den andre muligheten er en fenestrert kanyle. Det er en kanyle med hull i buen som gjør at luft passerer gjennom stemmespalten - og du kan snakke. En fenestrert trakeostomikanyle har to ulike innerkanyler, én med og én uten fenestrering.
- Innerkanylen med vindu brukes når du vil snakke.
- Innerkanylen uten vindu brukes ved måltid, munnstell og lignende, for å redusere faren for at matrester osv. kommer ned i luftrøret.
Fenestert kanyle er ikke så vanlig i bruk lenger. De kan gi gnag på slimhinne i kanten der hvor hullet i buen er. I samarbeid med lege med erfaring i kanyletilpasning og de erfaringer den enkelte gjør, vil en komme frem til rette metode.
Begge metodene beskrevet over krever at luft passerer opp via stemmebåndene. Luft vil følge minste motstands vei ut fra lungene, og for å få luften ut via stemmebåndene og ikke ut via kanylen, kan en bruke ulike metoder. Det enkleste er å stille inn respiratoren slik at den gir litt motstand ved utpust (positiv endeekspiratorisk trykk, PEEP) eller en kan bruke en egen taleventil. Denne åpner seg ved innpust og lukkes ved utpust, og tvinger luft opp forbi stemmebånd, slik bildet under viser.
Kommunikasjonshjelpemidler
Noen av dem som trenger trakeostomi har funksjonshemninger som medfører at de ikke kan snakke eller har problemer med å kunne bruke moderne kommunikasjonshjelpemidler. Å kunne kommunisere med andre er viktig for deltakelse i dagliglivet, selvfølelse og livskvalitet. Å miste evnen til å kommunisere med andre er i seg selv utfordrende og vanskelig. Tap av taleevnen eller kommunikasjonsferdighetene kan føre til isolasjon, tap av identitet, verdighet og personlighet. Kommunikasjon er også viktig for å kunne tilkalle hjelp, få oppmerksomhet, bruke PC med mer. Det er viktig med individuell tilrettelegging av kommunikasjonshjelpemidler for trakeostomerte pasienter. Først og fremst er det slik at vanlige kommunikasjonshjelpemidler som telefon og internett kan tilpasses brukere med funksjonshemninger. Det finnes imidlertid mange andre mer spesielle hjelpemidler. Her beskriver vi noen av dem.
Øyepeketavle

Det finns flere typer øyepeketavler og bokstavtavler. For noen kan øyebevegelsen være den eneste bevegelsen som styres av viljen. Øyepeketavlen er et hjelpemiddel og en metode som er laget for at brukere skal kommunisere ved å peke ut meninger med blikket. Én slik er en tavle med bokstaver og et firkantet hull i midten. Med denne kan brukeren kommunisere ved hjelp av øyebevegelsene sine. Dette hjelpemiddelet kan være aktuelt å bruke dersom:
- Brukeren ikke har tale eller har uforståelig tale for andre enn de aller nærmeste
- Brukeren har store problemer med å bruke hendene
- Brukeren mangler kommunikasjonshjelpemidler eller har hjelpemidler som ikke er i bruk
Andre øyepeketavler kan vere elektroniske. En kan enkelt legge inn egne setninger og uttrykk for å få en enklere kommunikasjon. Den har display på begge sider som viser det brukeren sier. Dette gjør at samtalen blir enklere for deg som bruker og dine hjelpere. Den krever ingen kalibrering, og tillater endringer i hodeposisjon eller bevegelser av enheten. Den er enkel i bruk og krever lite opplæring. Den tillater både bruk av symboler og bilde, og du kan også lage dine egne symbol.
Lightwriter

En Lightwriter er tekst-til-tale-maskin, litt som en liten skrivemaskin med skjerm. Personen som ikke kan snakke skriver en melding på tastaturet, og denne meldingen vises på to skjermer, én rettet mot brukeren og én mot hjelper. Den er enkel i bruk og krever lite opplæring. Den nyeste modellen av Lightwriter har en innebygd mobiltelefon som gir tekstmeldinger og mulighet for taletelefoni med syntetisk tale sendt til personen i den andre enden. Den innkommende talemeldingen kringkastes gjennom Lightwriter-høyttaleren. Lightwritere er tilgjengelig i et bredt spekter av europeiske språk.
Rolltalk
Rolltalk kan du bruke om du har nedsatt taleevne eller motorikk. I tillegg til å være et kommunikasjonshjelpemiddel har Rolltalk muligheter til bl.a. å styre rullestol, TV, radio, lys, varme, åpne dører med mer.


Rolltalk Designer er programmet som benyttes i Rolltalk. Det gir gode muligheter for individuell tilpasning av innhold for kommunikasjon, tilpasset tilgang til internett, skrive e–post eller SMS. Alt kan tilrettelegges med både tekst og⁄eller symboler.
My Tobii
Dersom du har lammelser eller ufrivillige bevegelser, kan du lære å snakke med øynene og få en blikkstyrt tilgang til datamaskinen. Tobii er et øyestyrt system for personer som ikke klarer å betjene vanlig tastatur og mus. Trenger du øyestyring, vil datamaskinen fungere på samme måte som når du bruker tastatur og mus.
Akutte hendelser
På denne siden kan du lære om:
- Hvordan du tilkaller hjelp
- Hva du gjør hvis respirator alarmerer
- Hva du gjør ved akutte pustevansker
- Hva du gjør hvis kanylen faller ut
Denne delen handler om akutte hendelser hos de som har trakeostomi og respirator, og om hva en hjelper kan gjøre. Akutte hendelser er heldigvis sjeldne. Mye av det som er beskrevet her om trakeostomi er rutiner som skal forebygge at akutte problemer oppstår. Det er likevel en mulighet for at akutte hendelser skjer, og spesielt kan det oppstå problemer knyttet til respirator, kanyle og luftveier. Som hjelper til en med trakeostomi, må du derfor vite noe om hva som kan skje og hva du skal gjøre.
I en akutt situasjon er det viktig å:
- Opptre rolig
- Lytte til brukeren
- Tilkalle hjelp
- Hjelpe brukeren til å få puste
Klikk her for å øve på en tenkt akutt situasjon
Tilkall hjelp
I en nødsituasjon RING 113!
- Hvis det oppstår en akutt situasjon skal du alltid vurdere å tilkalle hjelp.
- Husk at de du ringer kan hjelpe deg med å vurdere hvor kritisk situasjonen er.
- Hvis situasjonen ikke er kritisk og du først prøver å løse situasjonen selv, må du underveis hele tiden vurdere å likevel tilkalle hjelp. Situasjonen kan forverre seg, og det kan være vanskelig å takle den alene.
Tilkall annen hjelp!
- Er det andre som kan hjelpe?
- Annet personale i nærheten? Pårørende?
- Hvis situasjonen ikke er kritisk eller er løst, men du er i tvil om hva som skal gjøres, kan du kontakte spesialistavdelingen som er ansvarlig for behandling.
Husk å ha informasjon tilgjengelig
- Nødnummer: 113
- Adresse der du er.
- Telefonnummer til vaktrom eller liknende hvis du er på institusjon.
- Telefonnummer til spesialistavdelingen som er ansvarlig for behandlingen.
- Telefonnummer til fastlege.
Når du tilkaller hjelp
- Når du tilkaller hjelp er det viktig å opptre rolig og gi den nødvendige informasjonen.
- ISBAR er et eksempel på hva som er viktig å si i en nødsituasjon.
|
ISBAR |
KOMMUNIKASJON OM PASIENTER |
|
I |
IDENTIFIKASJON |
|
S |
SITUASJON |
|
B |
BAKGRUNN Diagnose |
|
A |
ANALYSE |
|
R |
RÅD ”Hva synes du jeg skal gjøre” |
Akutte pustevansker
Akutte pustevansker kan oppstå av mange grunner hos en som har trakeostomi og respirator. Noen årsaker kan være:
- Problem med respiratoren
- Respiratorslangen kan være i klem
- Kanylen eller andre deler av respiratorkretsen kan være tettet til av slim
- Slim i de større luftveier nedenfor kanylen eller slim lenger ned i lungene
- Tilstander som rammer deler av lungene kan gi pustevansker, f.eks. lungebetennelse, kollaps av en del av lungen på grunn av slimpropp, blodpropp i lungen og lekkasje av luft fra lunge til rommet mellom lunge og brystvegg (pneumotoraks).
Hjelperen til en som har respirator kan ikke vite årsaken til hva som gir pustevansker. Likevel er det viktig å lære hva man kan gjøre for å hjelpe mens en venter på kyndig hjelp av andre. Her følger en hjelp til å vurdere situasjonen.
- Vurdér respirator, respiratorkrets og kanyle: Er kanyle falt ut, er det knekk eller annen blokkering av respiratorslangen? Sjekk om respiratoren blåser som den skal.
- Vurdér å bruke bag: Ha alltid bag tilgjengelig! Med bag vil du kunne blåse mer luft til brukeren enn respiratoren gjør. Hvis problemet ikke er åpenbart (for eksempel knekk på respiratorslange) og kan løses lett, hvis brukeren fortsatt får lite luft, hvis respirator ikke fungerer eller situasjonen er uavklart, er det riktig å bruke bag.
- Vurdér kanylen: Hvis pustevanskene ikke blir bedre av å ventilere med bag, skal en vurdere kanylen. Hvis det er tilkoblet innerkanyle, taleventil eller filter, kan disse være tette. Fjern disse. Fortsett å ventilere med bag.
- Hvis pustevanskene vedvarer kan det skyldes at slim tetter til kanyle eller luftveier nedenfor kanylen. Forsøk å fjerne dette med sug! Ventiler med bag!
- Vurder å fjerne kanylen: Hvis pustevansker vedvarer og sugekateter ikke kan passere kanylen, kan kanylen være helt tett. Fjern kanylen! Hvis en gjør det har en 3 muligheter:
- Ventilere med bag med barnemaske på hullet på halsen.
- Ventilere med bag og stor maske over munn og nese og samtidig tette hullet på halsen.
- Sette inn nødkanyle og ventilere på den med bag.
Alarm fra respirator
En respirator kan alarmere av mange årsaker. Det viktigste en gjør hvis respiratoren alarmerer, er å vurdere brukeren.
- Har brukeren pustevansker? Da må en vurdere situasjonen slik det er beskrevet under akutte pustevansker. Vanligvis vil det være riktig å koble fra respiratoren og bruke bag og deretter vurdere hva slags alarm det er. Eventuelt koble til reserverespirator hvis situasjonen er under kontroll.
- Har brukeren det bra? Hvis respiratoren forsetter å alarmere og ikke virker som den som den skal, bytt til reserverespirator. Hvis situasjonen da er under kontroll, kan en vurdere hva slags alarm det er.
- Har brukeren det bra og respiratoren ser ut til å virke som den skal: Vurdér alarmen. Vurdér å bytte til reserverespirator.
Hver respirator har sine spesielle alarmer. De typer alarmer som er aktuelle vavhenger også av hvordan respiratoren er innstilt. De beskrives nærmere under omtalen av de enkelte respiratorer.
Kanyle falt ut
Det skal mye til for at kanylen faller ut. Den holdes på plass av både cuffen og av kanylebåndet. Allikevel kan drag i kanylen forårsake at den faller ut for eksempel under forflytning.
Hvis kanylen faller ut har man tre muligheter:
- Ventilere med bag med barnemaske på hullet på halsen (se film under).
- Ventilere med bag og stor maske over munn og nese og samtidig tette hullet på halsen.
- Sette inn nødkanyle og ventilere på den med bag og koble til respirator igjen.
Test deg selv
Manualer og sjekklister
https://helse-bergen.no/seksjon/NKH/Sider/Bruksanvisninger.aspx