Basiskunnskaper
| Portal: | Helsekompetanse |
| Kurs: | Eksemkompetanse |
| Bok: | Basiskunnskaper |
| Skrevet ut av: | Gjestebruker |
| Dato: | søndag, 17. mai 2026, 14:29 |
Basiskunnskaper

Her gis et kortfattet innblikk i diagnostikk, sykdomsforløp og behandlingsstrategier. Betydningen av fuktighetskremer gjennomgås med spesiell vekt på praktiske aspekter inkludert bruk av våtbandasje. Trygdeytelser omtales med eksempler på søknader.
Hva er eksem?
Det finnes flere typer eksem. En av de vanligste er atopisk eksem. Ofte brukes også navnet "barneeksem", men det finnes mange synonymer (Atopisk dermatitt, Endogent eksem, Prurigo Besnier, Neurodermitis atopica). Atopi er et medfødt anlegg for atopiske sykdommer, dvs. astma, høysnue, allergisk øyekatarr, atopisk eksem og urticaria (elveblest). Mennesker med atopi har lettere for å reagere overfølsomt i luftveier, tarm og hud. Lymfocytter (en bestemt type hvite blodceller) aktiveres (først Th2-celler, senere Th1-celler) og slipper ut betennelsesstoffer som så fører til overfølsomhetsreaksjoner. Noen har bare en atopisk sykdom, mens andre kan ha flere. Atopi er arvelig.
Atopisk eksem er en betennelse i huden som gir kløe. Det skyldes ikke allergi eller infeksjon og er ikke smittsomt. For at huden skal være smidig og tøyelig må den ha et visst fuktighetsinnhold. Eksemhud har en endret fuktighetsbalanse. For mye vann forsvinner fra huden. Årsakene er ikke helt klarlagt, men nedsatt talgproduksjon synes å spille en rolle. Med få unntak ser man at huden hos personer med eksem alltid er tørr. Tørr hud klør lett. Det oppstår sprekker og huden kan bli sår. Under et akutt eksemutbrudd øker blodgjennomstrømningen i huden. Betennelsesstoffer fraktes til huden og rødme og hevelser kan oppstå. På tross av betennelsesreaksjoner er forsvaret mot bakterier og virus nedsatt. Forskere mener at det bl.a. skyldes en forstyrrelse i immunsystemet. Det oppstår dog sjeldent alvorlige infeksjoner, men det er grunn till å tro at overvekst av bakterier opprettholder eksemet og hindrer rask bedring.
Alle de beskrevne forhold fører til at huden er mindre motstandsdyktig mot ytre fysiske og biologiske påvirkninger. Tilstanden er kronisk, men i perioder kan man være tilsynelatende bra. Så kan utbrudd komme uten at man finner en forklaring på det. Vi vet at en rekke forhold kan forverre eksemet og gjøre behandlingen vanskeligere. Blant de viktigste er: Varme, svetting, mye kontakt med vann, kontakt med såpe, kosmetikk, infeksjoner (i huden eller generelt), stress, sigarettrøyk, inntak av visse matsorter, kontakt med kjæledyr, visse typer tøy, mye soling, væromslag og allergier.
Forekomst
Atopisk eksem har en prevalens på opptil 15 -20% hos barn. 90 % utvikler symptomer før 5 års alder. Forekomsten har vært økende de siste 30 år. Ca 70% av pasientene blir helt kvitt eksemplagene til voksenalder, men opptil 50 % får plager med irritative håndeksemer på atopisk basis. Ca 1 % av en voksenpopulasjon har vedvarende atopisk eksem. Sykdommen er dermed en av de hyppigst forekommende hudlidelser i vår del av verden.
(Prevalenstallene vil variere ut fra hvilken populasjon man ser på. )
Diagnostikk
Diagnosen atopisk eksem stilles alltid klinisk. Det er ingen prøve som kan gjøre dette for oss. De histopatologiske forandringene som finnes i en vevsprøve fra huden er helt uspesifikke. Biopsi har derfor liten verdi. Legen må lære seg å «kjenne igjen» sykdomsbildet. Anamnestiske opplysninger er ofte til stor hjelp. Det gjelder spesielt om det er andre atopiske sykdommer i familien. Alder ved første eksemutbrudd er et viktig punkt idet sykdommen vanligvis begynner tidlig, ofte før 5 års alder. Det forekommer likevel at atopisk eksem tilsynelatende debuterer i voksen alder, men det er altså ikke det vanlige.
Det er utarbeidet forskjellige sett med «diagnostiske kriterier» (f.e. «Hanifin og Rajka», «UK Working Party», osv.). Felles for disse er at et visst antall kjennetegn må være oppfylt for at diagnosen atopisk eksem kan stilles. Slike kriterier kan være et godt hjelpemiddel, spesielt om man ikke ser eksempasienter hver dag. Det viktigste enkeltkriteriet er alltid kløe. Det er også viktig å være klar over at det typiske mønsteret med eksemforandringer i leddbøyer ikke behøver å være til stede hos alle barn. Hos de minste barna kan man ofte se eksem på leddenes strekkesider. (Typisk eksem i knehaser og albuebøyer begynner å komme fra ca 2-3 års alder.) Atopisk eksem kan dessuten vise seg som nummulat eksem og man ser da mer velavgrensede flekkvise forandringer som kan forveksles med psoriasis (obs: psoriasis ses sjeldent hos barn).
Hos de minste barna (spesielt før 1 - 1 1/2 års alder) kan man ikke alltid stille en sikker diagnose. Atopisk eksem blir da ofte en «arbeidsdiagnose». Det er da greit å prøve å behandle det som atopisk eksem. Skulle behandlingen ikke virke, bør råd hos hud eller barnelege søkes. Obs: Vurder alltid skabbinfeksjon som differensialdiagnose.
Dette nettstedet fokuserer på behandlingen av atopisk eksem. Ønsker man ytterligere fordypning i diagnostisering henvises det til spesialliteraturen.
Behandlingsstrategi
Utgangspunktet for all eksembehandling er alltid en detaljert sykehistorie og et individuelt tilpasset behandlingsopplegg. Forverrende faktorer må evalueres nøye. Hertil hører evt. allergier og histaminbetingede reaksjoner (omtales nærmere under "Miljøfaktorer og allergi"). Bevisstgjøring av disse forholdene er en del av behandlingen og kan være avgjørende for å lykkes. Ved første konsultasjon hos en ny pasient med moderat-kraftig eksem må man beregne god tid. 20 minutter er sjeldent nok!
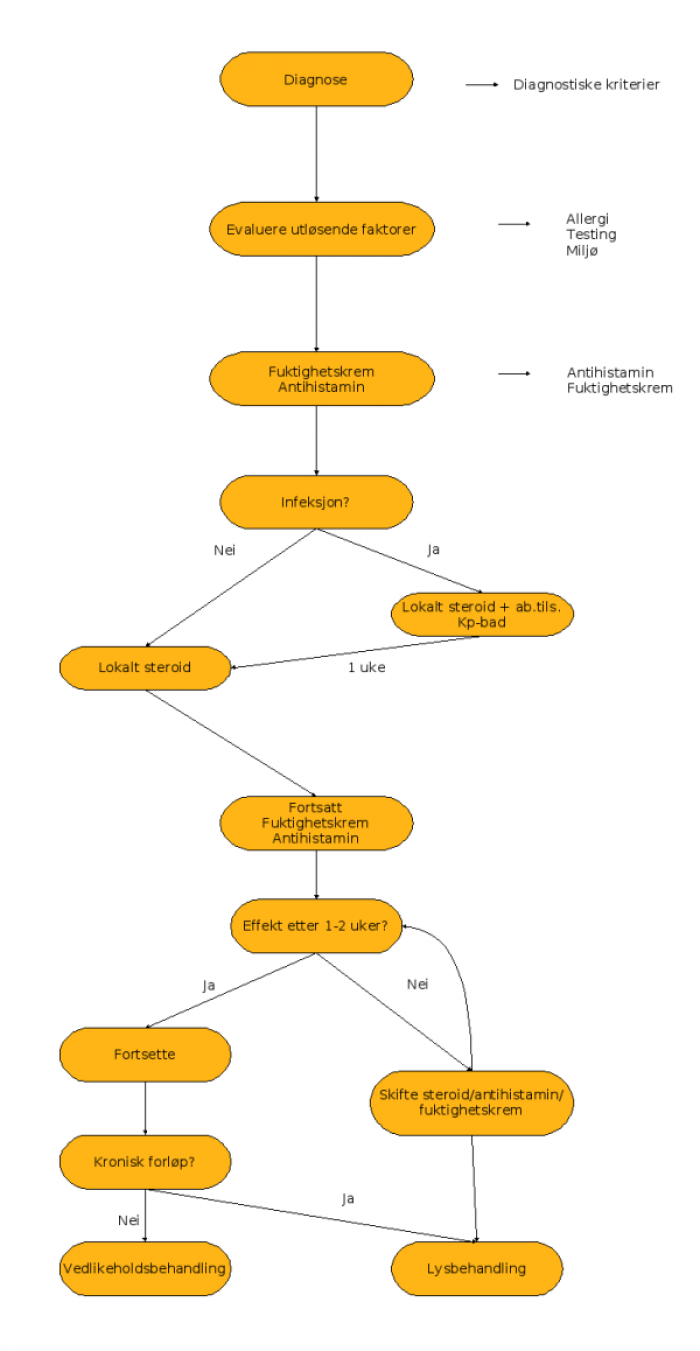
Flytskjemaet viser gangen i eksembehandlingen. Basis i all eksembehandling er fuktighetskremer. Det bør være kremer eller salver med moderat – høyt fettinnhold. Lotion og liknende (»milk») egner seg ikke da de vanligvis virker uttørrende på huden. Antihistaminers betydning har vært omdiskutert. Selv om man i studier ikke har påvist en sikker kløedempende effekt, er vår erfaring at antihistaminer er en viktig del av behandlingen. Det gjelder særlig hos barn der uttalt kløe påvirker nattesøvnen (urolig søvn, ekskoriasjoner på huden, blod på lakenet). Vi anbefaler som regel å forsøke et sederende antihistamin til voksne og barn de første 2-3 uker. Ved behov kan behandlingen forlenges.
Ved akutte utbrudd er det viktig å komme fort i gang med behandlingen. Kortisonpreparat velges i forhold til pasientens alder og lokalisasjon av eksemet. Ved infeksjon brukes KP-bad i tillegg, evt. supplert med kortisonpreparat tilsatt antiseptikum/antibiotikum. Tydelig effekt bør ses i løpet av 7-10 dager. Hvis ikke, vurderes skifte av kortisonpreparat og/eller fuktighetskrem. Man kan da skifte til et sterkere kortison eller et annet preparat med samme styrke. I tilfeller med utbredt kraftig eksem kan lysbehandling vurderes. Dersom behandlingen virker, kan man etter hvert trappe kortisonet ned til vedlikeholdsbehandling. Målet må være betydelig bedring innen 2-3 uker. Om prosessen plutselig stopper opp, vurderes lysbehandling.
Dersom et behandlingsopplegg ikke fungerer, bør følgende vurderes:
- Følger pasienten behandlingen (obs kortisonfrykt)?
- Har pasient og behandler kontroll over utløsende/forverrende faktorer?
- Er en evt. infeksjon tilstrekkelig behandlet?
- Er kortisonet sterkt nok?
- Brukes det nok fuktighetskrem?
- Er nattesøvnen god? (obs kloring i søvne, lange fingernegler)
Spesielt vanskelige og tidkrevende tilfeller:
- Håndeksem hos personer med «våtyrker», dvs. frisør, syke/hjelpepleier, vaskehjelp, bilmekaniker, småbarnsforeldre.
- Kraftig ansiktseksem
- Eksem i stressituasjoner, f.e. eksamenslesing, samlivsbrudd, dødsfall i nær familie.
Pasient og behandler må i slike tilfeller være innstilt på at behandlingen vil ta lang tid. Vanligvis er det forholdsvis enkelt i starten å få kontroll på eksemet. Det er vedlikeholdsbehandlingen som ofte volder problemer. Typisk ses at eksemet kommer tilbake under nedtrappingen av kortison. Man bør da vurdere et sterkere kortison eller calcineurinhemmer (”Protopic”, ”Elidel”). Men revurder alltid compliance - følger pasienten behandlingsopplegget?
Når og hvor skal pasienten henvises?
Dersom pasienten ikke blir bedre eller stadig får residiv, vurderes henvisning til hudlege. Barn kan henvises til hud eller barnelege. Undersøk gjerne hvilket tilbud den enkelte avdeling/lege har til pasienter med atopisk eksem. Nok tid og strukturert opplæring er viktige momenter. Enkelte ganger kan en akutt henvisning bli nødvendig. Det kan være et spesielt hissig utbrudd eller at foreldrene til barn med eksem er utslitte og ikke klarer å gjennomføre adekvat behandling. En kort innleggelse vil vanligvis gi rask symptomkontroll. Evt. lysbehandling kan som regel gis ambulant.
De mest plagede barna kan søkes på behandlingsreise til Gran Canaria. Spesiell søknadsblankett benyttes som sendes Rikshospitalet. Det er erfaringsmessig dessverre ikke alle barna som vil få plass på tross av rett indikasjon. Et slikt tilbud eksisterer ikke for voksne med atopisk eksem.
Fuktighetskrem og hudpleie
Huden til atopikere stiller store krav til pleie og forebyggende tiltak. Pasienten må ta hensyn til dette hele tiden, også når eksemet er borte. Atopisk eksem er en kronisk tilstand og behandlingen vil ikke kurere eksemet, men bidra til å kontrollere symptomene.
Fuktighetskrem
Også i perioder uten synlig eksem er huden hos de aller fleste pasienter for tørr. Det viktigste eksemforebyggende tiltaket er regelmessig smøring med fuktighetskremer. Huden bør smøres minst to ganger daglig med en nøytral fuktighetskrem uten parfyme (gjelder symptomfrie perioder). Ved svært tørr hud kan smøring opptil annenhver time bli nødvendig. Generelt anbefales smøring med fuktighetskrem rett etter dusjing / bading. Oljebad kan være et godt supplement til fuktighetskrem, men kan ikke erstatte den. Bad og dusjoljer virker best i badekaret, men kan også brukes i dusjen.
Se Vera smøre fuktighetskrem:
(Obs: Helsepersonnell som smører pasienter med sår hud bør bruke hansker.)
Kommentar
Valg av rett type fuktighetskrem er individuelt. Et ufravikelig krav er at preparatet skal være parfymefritt. En middels fet krem passer som regel for de fleste. Pasienten oppfordres til å smøre seg flere ganger i løpet av dagen. Dersom det er vanskelig å smøre huden på arbeidsplassen ("kan ikke jobbe med klissete hender") kan evt. en mindre fet krem brukes på dagen og en fet type om kvelden. Lotion og milk har for høyt vanninnhold (tørker ut huden!) og er uegnet. Hudlegen kan likevel i spesielle tilfeller anbefale en lotion, f.e. til ansiktet ved svært følsom hud. Mange pasienter har erfart at bytting mellom ulike fuktighetskremer med noen måneders mellomrom kan være gunstig.
Hudpleie
Generelt bør unødig belastning av huden unngås. Det gjelder spesielt:
- Hyppig kontakt med vann og såper (Daglig dusjing er ikke gunstig).
- Parfymerte hudpleiemidler og kosmetikkprodukter
- Tettsittende trange klær
- Kloring av huden
Ved kroppsvask anbefales lite såpe / sjampo. Disse bør være uparfymerte og ph nøytrale. Badeolje kan med fordel erstatte såpe da den har en rensende effekt. Det er spesielt viktig ved aktivt eksem. I behandlingsresistente tilfeller bør såpe unngås helt og erstattes av badeolje.
Kommentar
Sterk kløe gjør at pasienten klorer seg. Det fører til mekanisk skade av huden som i seg selv stimulerer til mer eksem og kløe. Man snakker om "kløesirkelen". Gjennom behandling med kortison og fuktighetskrem skal denne onde sirkelen brytes. Et viktig moment som ofte glemmes er at fingerneglene bør holdes korte for å skåne huden.
Hvordan finner man de rette produktene?
Hvordan skal pasienten velge ut de rette preparatene? Får man tak i disse på "supern"? Generelt må man si at merkingen av fuktighetskremer, såper og sjampoer kan være misvisende. Betegnelser som "allergitestet", "hudvennlig" eller "dermatologisk testet" gir overhodet ingen garanti for at middelet egner seg til følsom eksemhud. Man må selv kontrollere at det ikke er parfyme tilsatt. Det kan f.e. stå "uparfymert". Dersom det ikke står en slik merknad, er man nødt til å lese hele innholdsfortegnelsen på baksiden (det med liten skrift). Flere dagligvarebutikker har etter hvert fått egnede parfymefrie produkter, men apotekene har som regel et bredere utvalg. De dyre preparatene er ikke alltid best.
Kløedempende tiltak
Hovedproblemet ved atopisk eksem er kløen. I den akutte fasen er det viktigste enkelttiltaket mot kløe lokal behandling med et egnet kortison. På lengre sikt spiller fuktighetskremer en viktig kløeforebyggende rolle. Men det er også andre forhold som kan virke kløedempende.
Antihistaminer
Antihistaminer brukes ofte som kløedempende medikasjon selv når det ikke foreligger en allergi. Det finnes ingen god dokumentasjon på at disse medikamentene har en spesifikk kløedempende effekt. Vår erfaring er imidlertid at antihistaminer kan ha en god kløedempende virkning hos barn, spesielt ved nattlig kløe. Visse forutsetninger må dog være oppfylt når medisinering med antihistaminer gis:
- God lokal behandling med kortisoner og fuktighetskremer er etablert.
- Antihistaminer må gis kontinuerlig over en viss tid (minimum 1-2 uker).
- Doseringen av antihistaminer tilpasses individuelt. Hos barn kreves ofte relativ høy dosering. Konferer evt. med hud eller barnelege.
- Begynn med første generasjons antihistaminer, spesielt ved nattlig kløe.
Moderat temperatur
Mennesker med atopisk eksem er ofte varm i huden. I varme omgivelser klør huden lettere. Tilpasning av omgivelsestemperaturen er et viktig kløebegrensende tiltak. Vær spesielt obs på følgende situasjoner:
Dusjing i varmt vann: Ikke sjeldent hører vi om pasienter som liker å dusje i glovarmt vann da det oppleves behagelig. Dette er svært ugunstig for huden på lang sikt.
Varme på soverommet: Soverommet bør holdes relativt kjølig.
Tette klær: For mye tøy gjør at huden blir varm og klør. Dessuten kan visse tøytyper virke irriterende og kløefremmende ved direkte kontakt med huden. Dette er individuelt og hver enkelt pasient må prøve seg frem med hva man tåler å ha på huden.
Ro
En livssituasjon med stress (eksamenslesing, samlivsbrudd, dødsfall) senker kløeterskelen, altså: man klør seg når man ellers ikke ville gjort det. Ved alle kløende hudlidelser bør det være relativt lav terskel for sykemelding og annen omsorg.
Våtbandasje
Bruk av fuktighetskrem under våtbandasje er et meget effektivt tiltak mot sterkt kløende eksem. Det forutsettes at en evt. sekundær infeksjon er behandlet. Se Vera legge våtbandasje i neste avsnitt.
Våte plagg og bandasjer
Våte plagg
Klesplagg av viskose brukes som fuktighetsbehandling mot tørr og kløende eksemhud. Det er et tillegg til annen nødvendig behandling som bad, kortisonsmøring og smøring med fuktighetskrem.
Plaggene virker avkjølende, mykgjørende og har lindrende effekt, spesielt på nattkløe og finnes i alle barnestørrelser opp til 14 år: skjorter, strømpebukser, sokker (kun one size) og hansker.
Hanskene finnes også i voksenstørrelser.
Bruk rikelige mengder fuktighetskrem på huden som skal behandles. Det anbefales en krem med maximum 30% fett, men fetere krem kan også brukes. Her må man prøve seg frem da det er individuelt hva som tåles best.
Fukt plagget i passe varmt vann fra springen. Vri av overflødig vann. Kle på i godt oppvarmet rom. Eventuelt kan man fukte deler av plagget med spruteflaske etter påkledning.
Dernest trenger man et lag tørre klær oppå, for eksempel nattdrakt av bomull. Fuktige plagg blir fort avkjølt. Barn bør derfor legge seg rett etter påkledning.
Spebarn kan behandle over- og underkropp vekselvis annenhver natt for å minske nedkjøling.
Som alternativ kan man bruke plaggene tørre, men den fuktgivende virkningen blir ikke like god.
Hvis stoffet sitter fast i sår hud (om morgenen), kan det løsnes med dusj eller karbad.

Våtbandasjer
Vi måler opp og kler på våtbandasjer: overkropp
Armer: 2 ulike metoder
Ben: 2 ulike metoder
Sammenbinding av delene
Våtbandasjebehandling (wet wrap) = våt innpakning med fukta tubegas.
Wet-wrap er en tilleggsbehandling sammen med annen nødvendig behandling som bad, kortisonsmøring og smøring med fuktighetskrem. Våtbandasjen virker avkjølende og har en mykgjørende effekt på huden. Erfaringsmessig har det vist seg at behandlingen har en lindrende effekt på nattkløe.
- Tubegaz som finnes i alle størrelser for alle kroppsdeler- fuktes i varmt vann og tres over krembehandlet hud for deretter å dekkes med tørr tubegaz.
- Våtbandasjen bør ikke brukes på åpne/væskende sår med fare for at det kan bli for tett og at bandasjen kan sette seg fast.
- Det skal brukes rikelig med fuktighetskrem når en bruker våtbandasje, men ikke krem med for høyt fettinnhold - maks 30 %. For høyt fettinnhold i kremen kan bli for ”tett” og gi ”nupper” – kviser i huden. Spør på apoteket.
- Det finnes også ferdige klesplagg - Tubifast Garments - i ulike størrelser. Disse brukes som bandasjene, dvs. vått plagg innerst og et tørt utenpå.
Bruk av våtbandasje
Rommet må være godt temperert når våtbandasjen legges på.
- Fukt halve Tubifastlengden i kroppstemperert vann, vri av overflødig vann. Trekk den fuktige tubegazlengden på de områdene som barnet klør (armer, ben, kropp). Trekk så den tørre delen over. Legg det ytterste, tørre laget ca 3 cm utover kanten på det våte laget for å unngå trykk i kantene.
- For å binde de forskjellige Tubifastdelene sammen som en dress, klippes to små hull i hver bandasjedel og knyttes sammen med bendelbånd. Det er rimeligst å kjøpe bendelbånd i metervare og klippe opp i ønskede lengder.
- Klipp hull for tommel, evt alle fingrene gjennom begge lag. Sørg for at hullene er store nok. Armlengder kan lages med ”vott” og fotlengder med ”sokk”. Barnet bør bruke pyjamas utenpå tubegazen for ikke å bli kald mens det sover. Etter noen timer kontrolleres fuktigheten på det innerste Tubifastlaget ved å dra ned det ytterste laget. Skulle bandasjen føles for tørr fuktes denne med en spruteflaske.
- Om morgenen taes våtbandasjen av. Er den tørr og sitter fast i huden dusjes den med kroppstemperert vann før den taes av.
- Metoden kan også brukes for hode/ansikt. Her knytes Tubifastlengden i en knute oppå hodet. Klipp hull for øyne/munn og evt nese. Hode/ansiktsbandasje brukes bare noen få timer per dag, da effekten er raskere. Bruk aldri hode/ansiktsbandasjer til små barn mens de sover.
Når en har fått tilpasset et ”passende sett”-Tubifast- anbefales det å klippe opp flere, slik at en til enhver tid har rene “sett” å skifte med!
Våtbandasjen kan vaskes og brukes mange ganger. Kan vaskes på 60 grader. Tubifast skal ikke brukes om igjen (uten at det har blitt vasket først) når det er brukt kortisonkremer. Våtbandasjen kastes etter bruk ved infeksjoner i huden.
Tubifast bandasje kan bestilles fra Ecomed helseprodukter.
Trygdeytelser
Bidrag til spesielle formål (§ 5.22)
Dette er en ytelse man kan søke på hvis man har spesielt store utgifter som verken dekkes via blå resept eller grunnstønad. For eksem gjelder dette innkjøp av salver, kremer og oljer.
Ytelsen er hjemlet i § 5-22 i Lov om Folketrygd. I forskriften til § 5-22 står det følgende:
Hudlidelser
Det kan ytes bidrag til dekning av utgifter til salver, kremer og oljer, som ikke anses for legemidler, til bruk i behandling av betydelige (utbredte) og kroniske hudlidelser, (herunder brannskader og pustulosis palmoplantaris,) med uttørring av huden. Det er et vilkår at behov for tilførsel av fuktighetskremer etc. er, eller forventes å bli, varig (to år eller mer).
Dersom forverring av sykdommen nødvendiggjør bruk av kolloide sårplaster, kan det ytes bidrag til dette.
Ved oppstart av behandling og deretter hvert tredje år, skal behandlingsbehovet og aktuelle produkter (spesifisert med produktnavn/type) godtgjøres ved erklæring fra spesialist i dermatologi. Slik erklæring kan også skrives av spesialist i pediatri og av lege ved Brannskadeavsnittet ved Haukeland sykehus
Det må en gang i året godtgjøres av lege hvor mye det er behov for av hvert produkt.
(Det er ikke krav om at produktene skal være kjøpt på apotek.)
Man må først samle opp kvitteringer for kr. 1 600,- som er egenandelen. Av det overskytende kan man så få dekket 90 % av beløpet. Hvis det ikke er snakk om reseptbelagt medisin (på hvit resept), må lege søke bidrag til de aktuelle produktene – dette gjelder eksempelvis oljer, bandasjer etc.
Kommentar: Dette er den "enkleste" trygdeytelsen som de fleste pasienter med moderat og alle med alvorlig eksem vanligvis vil få innvilget. Når det gjelder midler til lokal hudbehandling trengs legeerklæring.
Grunnstønad
Grunnstønad kan ytes når man har ekstra, løpende utgifter på grunn av en varig sykdom, skade eller medfødt funksjonshemning – utgifter man ikke ville ha hatt dersom man var frisk.
Det er spesielle utgiftstyper som dekkes:
- drift av tekniske hjelpemidler
- transport, herunder drift av bil
- hold av førerhund
- hold av teksttelefon og i særlige tilfeller telefon
- ved bruk av proteser, støtte bandasjer og lignende
- fordyret kosthold ved diett
- slitasje på klær og sengetøy
Det er totalt 6 satser for grunnstønad. For at man skal være berettiget til grunnstønad, må de månedlige utgiftene minst tilsvare sats 1, som for 2011 utgjør kr. 7 452,- pr. år / kr. 621,- pr. måned.
Hjelpestønad / forhøyet hjelpestønad
Hjelpestønad kan ytes dersom det på grunn av sykdom, skade eller medfødt funksjonshemning har et særskilt pleie- og tilsynsbehov og at det foreligger et privat pleieforhold eller at hjelpestønaden kan bidra til å etablere et slikt privat pleieforhold
Forhøyet hjelpestønad kan ytes til barn / ungdom under 18 år som har en varig lidelse som medfører et betydelig større behov for tilsyn og pleie enn det som gir rett til ordinær hjelpestønad, samt at stønaden gir økte muligheter til å kunne bli boende hjemme
Det er totalt 4 satser for hjelpestønad for barn under 18 år.
Kommentar: Grunn og hjelpestønad er etter vår erfaring vanskelig å få innvilget for pasienter med lett-moderat eksem. Sosionom kan være behjelpelig med å skrive en god søknad. Se et eksempel på dette i avsnittet "Resepter, søknader, skjemaer - slik ser de ut.", på neste side.
Omsorgspenger
Dersom du er arbeidstaker, kan du ha rett til omsorgspenger under fravær fra arbeidet når barnet ditt er sykt – det vi ofte kaller “syke barn-dager” For å få rett til omsorgspenger, må man selv ha opparbeidet rett til sykepenger.
Pr. arbeidstaker
- 10 dager i utgangspunktet
- 15 dager hvis flere enn to barn
Når arbeidstakeren er alene om omsorgen, økes antallet stønadsdager til henholdsvis 20 og 30.
Dersom en arbeidstaker har kronisk syke eller funksjonshemmete barn og dette fører til en markert høyere risiko for fravær fra arbeidet, ytes det omsorgspenger etter reglene i første ledd med tillegg av 10 stønadsdager for hvert kronisk sykt eller funksjonshemmet barn. Når arbeidstakeren er alene om omsorgen, dobles antall stønadsdager. Retten til utvidet antall dager ved kroniskt sykt eller funksjonshemmet barn må forhåndsgodkjennes av NAV lokalt etter søknad fra lege.
Kommentar: Ekstra "syke barn-dager" er en viktig ordning for alle foreldre til barn med moderat-alvorlig eksem.
Pleiepenger
Dersom du har ansvaret for et barn som er innlagt i helseinstitusjon eller er svært alvorlig sykt, kan du ha rett til pleiepenger. Vilkåret er at du har opparbeidet rett til sykepenger og har inntektsbortfall på grunn av den nødvendige pleie av barnet
Det er to paragrafer i Lov om Folketrygd som regulerer pleiepenger:
- §9-10: Dersom du har omsorg for et barn som er innlagt i helseinstitusjon, har du rett til pleiepenger fra åttende dag. Du kan også få pleiepenger etter at barnet er kommet hjem hvis barnet trenger kontinuerlig tilsyn og pleie, Pleiepenger etter §9-10 gis ikke til begge foreldrene samtidig.
- §9-11: Hvis barnet har en livstruende eller svært alvorlig skade eller sykdom, har du rett til pleiepenger fra første dag, hvis foreldrene av hensyn til barnet må oppholde seg i helseinstitusjonen eller være hjemme fordi barnet trenger kontinuerlig tilsyn eller pleie. Begge foreldre kan få pleiepenger etter §9-11 samtidig.
Du kan få rett til pleiepenger selv om du ikke er mor eller far til barnet, forutsatt at du helt eller delvis har omsorgen, og hensynet til barnet tilsier at du må være til stede i institusjonen hvor barnet er innlagt.
Du har rett til pleiepenger så lenge det er nødvendig av hensyn til behandlingen og rehabiliteringen av barnet. Pleiepenger utbetales etter de samme regler som sykepenger.
Det er egne legeerklæringer for pleiepenger. Denne sendes samtidig til arbeidsgiver og fungerer som en sykmelding.
Opplæringspenger
§9-13: hvis man har et funksjonshemmet eller langvarig sykt barn, kan man få opplæringspenger etter §9-13 når man gjennomgår opplæring ved en godkjent helseinstitusjon for å kunne ivareta sykdommen/ behandlingen hjemme. Opplæringspenger er – i likhet med pleiepenger - utledet av sykepengerettigheter.
Kommentar: Denne paragrafen kan som regel brukes ifm Eksemskole på sykehus (dersom sykehuset / avdelingen er godkjent - kontakt evt. kursarrangør).
Aktuelle linker
Aktuelle paragrafer
Resepter, søknader, skjemaer - slik ser de ut.
Innhold:
- Resept Alsol oppløsning
- Nedtrappingsskjema kortisonkrem
- Pasientinfo Protopic
- Vedlegg til søknad om grunn og hjelpestønad
Resept på Alsol (til Burows maske):


Eksempel på Pasientinformasjon for bruk av Protopic:
Pasient Informasjon - PROTOPIC - side 1 av 2
Hva er PROTOPIC og hvordan virker preparatet ?
Protopic er en salve som inneholder tacrolimus. Tacrolimus bremser aktiviteten i T-celler, som har en viktig rolle i hudens immunforsvar fordi T cellene kan starte betennelsesreaksjoner. Eksem er et eksempel på en tilstand der kroppen selv lager en betennelsesreaksjon ved hjelp av aktivering av T-celler. Ca 70% av pasienter med atopisk eksem vil ha god effekt av protopic salve.
Tacrolimus trenger inn i huden, men bare en liten del trenger gjennom huden og suges opp. Derfor får man ved eksemer en høy konsentrasjon av medisinen i huden, der medisinen skal virke, og lite bivirkninger fra andre organer.
Tacrolimus har ingen effekt på hudceller og virker ikke fortynnende på hud eller underhud slik som kortisonpreparater kan gjøre.
Hvordan brukes PROTOPIC?
Salven smøres tynt på utslettene og masseres godt inn i huden morgen og kveld i 3-4 uker. Protopic kan deretter brukes etter avtale med hudlege som vedlikeholdsbehandling i perioder.
Ved svært aktiv og kløende eksem kan det være aktuelt å starte behandlingen med sterk kortison noen dager for å dempe irritasjonen i huden før man starter med Protopic.
Virkningen av Protopic kommer vanligvis etter en ukes behandling.
Man skal helst ikke smøre andre kremer eller salver på huden i perioden 2 timer før til 2 timer etter smurning med Protopic. Dette fordi slike preparater kan binde tacrolimus slik at det ikke trenger inn i huden.
Hva er vanlige bivirkninger?
I starten av behandlingen vil ca 50% oppleve en brennende eller sviende følelse i huden som vanligvis varer i ca 20 minutter etter at man har smurt Protopic.
Rundt 20% av pasientene får kløe. 10% får influensa-lignende symptomer med litt frysninger og varmefølelse etter påsmøring av kremen. Enkelte kan også få blussende rødhet i huden.
Alle disse plagene bruker å bli mindre uttalte eller forsvinne etter 1 -2 ukers bruk. Barn får oftest ikke så sterke bivirkninger som voksne.
Protopic har vært i bruk siden 1994, og 20 000 pasienter har fått behandling med preparatet. I skrivende stund er det ikke registrert langtidsbivirkninger ved bruk av Protopic, verken med tanke på lever eller nyre problemer, eller hudkreft.
Side 2 Pasient Informasjon - PROTOPIC
Kontroller
Det er som hovedregel ikke nødvendig med blodprøvekontroller ved bruk av Protopic.
Graviditet og amming
Det foreligger ingen studier der Protopic er gitt til gravide, og medikamentet skal derfor ikke brukes av gravide.
Protopic er ikke anbefalt brukt til kvinner som ammer. Dette fordi det finnes en mulighet for at litt tacrolimus kan suges opp gjennom huden, og dette kan så i neste omgang skilles ut i morsmelk.
Medikamentet har ingen kjent virkning på fruktbarhet hos kvinner eller menn.
Andre forhåndsregler
Protopic skal ikke brukes av pasienter som er allergiske mot macrolider (Erythromycin og lignende stoffer).
Unngå alkohol i behandlingsperioden.
Mange pasienter har reagert med intens brennende følelse i huden når de har inntatt alkohol under Protopic behandling. Enkelte har også utviklet kraftig rødhet i huden, særlig i ansiktet. Disse reaksjonene er ikke farlige, men har for enkelte medført at de midlertidig har måttet avbryte behandlingen.
Unngå soleksponering.
Både soling ute, lysbehandling, samt solarium skal unngås så lenge man behandler med Protopic. Grunnen til dette er at hudens immunforsvar under Protopic-behandling teoretisk kan være såpass bremset at den ikke klarer å reparere de sollys-framkalte skadene som oppstår, noe som i neste omgang på lang sikt kan øke risikoen for ulike typer hudkreft. Dette har vi enda ikke lang nok observasjonstid til sikkert å kunne utelukke, men det er til nå ikke noe som tyder på økt risk for hudkreft ved samtidig soleksponering. Effekten av Protopic i huden vil vare i 1-2 uker etter at man har sluttet med preparatet.
Vaksinering
Vaksinering bør om mulig foretas før oppstart med Protopic eller 2 uker etter avsluttet behandling. For vaksinering med levende vaksiner anbefales at man venter 4 uker etter at man har sluttet med Protopic
Hudpoliklinkken Levanger/051002 THN/revidert 250808 THN/
Eksempel på vedlegg til søknad om grunn og hjelpestønad:
Vedr. Kari Norman, Asfaltveien 15, 9009 Tromsø
VEDLEGG TIL KRAV OM HJELPESTØNAD OG GRUNNSTØNAD
Jeg viser til vedlagte kravskjemaer, og har i samarbeid med pasientens mor utarbeidet
herværende skriv for å utdype opplysningene noe. Jeg gjør oppmerksom på at også hennes
søstre
har atopisk eksem, og at det sendes inn skjemaer også på dem. Vi ber således om at det
hele vurdere samlet.
HJELPESTØNAD
Opplysningene er systematisert i henhold til vedlagte momentliste, utarbeidet av trygden.
Graden av nedsatt fysisk og psykisk funksjonsevne.
Kari har atopisk eksem. Tilstanden er kronisk, men med dårligere og bedre perioder. For ytterligere opplysninger av medisinsk art, viser jeg til legens uttalelse når denne foreligger.
Pleiebehovets art og omfang.
Som følge av sykdommen har Kari et større pleiebehov enn andre jevnaldrende barn - dette
gjennom smøring, oljebad, KP-bad og annen oppfølging i det daglige. Dette er beskrevet
under punkt 3 i
kravskjemaet.
Behovet for behandling, trening, opplæring, stimulering og aktivisering.
Kari er tilknyttet Hudavdelingen ved Universitetssykehuset Nord-Norge for behandling og
kontroller / oppfølging. Dette foregår ved at både hun og søstrene
kan kontakte avdelingen ved
behov og da få raskt time. Den aller viktigste behandlingen skjer imidlertid gjennom den
daglige pleie og oppfølging hjemme som beskrevet i kravskjemaet. Med i helhetsbildet hører
også det forhold at mye kløe,
irritasjon m.m. krever mye tålmodighet, motivasjon og
oppmuntring fra de voksne.
Utover dette søker foreldrene å ha en mest mulig normalisert tilværelse med vanlige
aktiviteter, men til enhver tid tilpasset tilstanden og de medfølgende behov i den anledning.
Tilsynsbehov
Som følge av sitt eksem har Kari et økt tilsynsbehov sammenlignet med andre barn på samme alder. Utover de regelmessige smøringer m.m. må foreldrene hele tiden være påpasselige i forhold til hudens status - smøre ekstra
når dette er nødvendig, kontakte lege ved behov o.l. En del av tilsynet er også det forhold at besøk, utflukter / reiser og andre aktiviteter må forberedes og planlegges slik at f.eks. remedier medbringes. Utover dette tilsyn og oppfølging i henhold
til barnets tilstand til enhver tid.
Avlastningstiltak
Intet spesielt utover barnehage.
Omsorgsfunksjon i forhold til bundethet
Karis tilstand har innvirkning på foreldrenes yrkesaktivitet i form av behov for fravær ved kontroller / legekonsultasjoner, evt. innleggelser på sykehus, behandlingsreiser m.m. Familiens
øvrige aktiviteter tilpasses barnas tilstand til enhver tid og de behov situasjonen fordrer.
Tyngende forhold
Som nevnt har Kari's søsken på hhv. 11 og 17 år også samme diagnose, hvilket betyr et betydelig pleie- og tilsynsbehov i familien.
GRUNNSTØNAD
Familien merker økte grunnstønadsbetingende utgifter:
Klesslitasje
Foreldrene ser klart at tilstanden gir seg utslag i at tekstilene blir tilsølt av krem-, salve- og oljerester, blod, væske fra sår ect. Spesielt for Kari er også at hun svetter mye (høy temperatur) og bl.a. må ha klær
av god kvalitet som puster. Dette medfører igjen større behov for hyppigere skifte og påfølgende vask - omfanget er nøye beskrevet under punkt 3G i de respektive kravskjemaene. All denne hyppige vaskingen - ofte med behov for vask med sterkere
temperaturer - sliter på tekstilene og med påfølgede behov for nyinnkjøp. Det medfører desuten større slitasje på vaskemaskinen og økt forbruk av skånsomt vaskemiddel (flytende Blenda sensitive, månedlig 4-5 flasker à kr. 40,-).
På vegne av familien ber jeg om snarlig positivt svar, og håper at herværende skriv kan komme til nytte i saksbehandlingen. Foreldrene kan kontaktes for mer informasjon.
Med vennlig hilsen
Ola Norman
Sosialkonsulent
Kopi: Kari Norman v/foresatte
Informasjon til pasienten
Eksemskoler
Behandlingen av atopisk eksem er krevende, både tidsmessig og i forhold til mangfoldet i ulike preparater. For legen og helsesøsteren kan det være en utfordring å bedømme hvor godt pasienten har lært seg de ulike behandlingsteknikkene. Helsesøsterens og legens travle hverdag gir vanligvis ikke rom for omfattende praktisk opplæring. Derfor er det opprettet eksemskoler for pasienter eller pårørende til pasienter med eksem. Hensikten er å gi en grundig opplæring i behandlingen av atopisk eksem. Flere studier har dokumentert en gunstig effekt av slik opplæring. Alle pasienter med moderat - alvorlig eksem må oppfordres til å benytte seg av dette opplæringstilbudet. Men ikke alle pasienter er klar over hvor viktig slik opplæring er. Ikke sjeldent har vi fått tilbakemeldinger om at selv erfarne eksempasienter har hatt nytte av å gå på eksemskole.
Oversikt over eksemskoler:
Følgende sykehus/hudleger tilbyr eksemskole der voksne og/eller foreldre til barn med atopisk eksem kan få heldagsundervisning (listen er ikke fullstendig):
Bergen - Haukeland Universitetssykehus
Hudpoliklinikken gjennomfører en todelt eksemskole for barn opptil 15 år med foreldre. Første seanse er på ca. 2 timer og foregår individuelt. På et senere tidspunkt gjennomføres en gruppesamling på ca. en halv dag (uten barn). Det gis tverrfaglig undervisning. For voksne pasienter finnes en egen "Håndeksemskole".
Kontaktperson: Bodil Håland, Hudpoliklinikken, Haukeland Universitetssykehus. Tlf. 55 97 39 55 E-post: bodil.mari.haaland@helse-bergen.no
Moss
Dr. Funk`s hudklinikk tilbyr med jevne mellomrom undervisning for eksempasienter. Tlf. 69 20 98 00.
Oslo - Rikshospitalet
Hudavdelingen tilbyr en to dagers eksemskole til foresatte til barn med atopisk eksem. (Kurset går uten barna.) Eksemskolen er tverrfaglig med lege, sykepleier, sosionom, psykolog og bruker. Kurset holdes 3 ganger i året.
Kontaktpersoner: Teresa Løvold Berents, Hudavdelingen, Rikshospitalet. E-mail: tberents@ous-hf.no Ellen Glåmseter, Lærings og mestringssenteret, Rikshospitalet. E-mail: ellen.glamseter@rikshospitalet.no
Tromsø - Universitetssykehuset Nord-Norge
Barneavdelingen tilbyr endags eksemkurs til foresatte til barn med eksem. Kurset går som regel 4 ganger i året. Hudavdelingen tilbyr 2 dagers eksemkurs for voksne. Kurset går 2 ganger i året.
Kontaktperson: Vera Igeland, Barneavdelingen, Universitetssykehuset Nord-Norge. E-mail: Vera.Igeland@unn.no
Trondheim - St.Olavs Hospital
Hudavdelingen tilbyr eksemskole til foreldre/barn fra 0 til ca 20 år.
Den er tredelt:
-Time hos hudspesialist sammen med sykepleier
-Individuell opplæring i behandlingen med sykepleier, og oppfølging etter familiens behov.
-Skoledag 5 ganger i året, tverrfaglig og med innlegg fra lege, sykepleier, sosionom, ernæringsfysiolog, og bruker.
Kontaktperson: Kirsten Øyum, Hudavdelingen, St.Olavs Hospital. E-post: Kirsten.oyum@stolav.no
Andre ressurser om eksem:
Bøker
- Atopisk eksem, Ole Fyrand
- Atopisk eksem i barnealderen, Kirsti Bryne Rykkje
Brosjyrer
- Eksemveileder/Eksemskolen, Universitetssykehuset Nord-Norge
- Atopisk eksem og kontakteksem. Norges astma- og allergiforbund
- Matvareallergi og matvareintoleranse, Norges astma- og allergiforbund
- Atopisk eksem, Norsk Psoriasisforbund
- Atopisk eksem, temahefte 2, Norsk Psoriasisforbund
- Barn og ungdom med hudsykdom, temahefte 4, Norsk Psoriasisforbund
- Hvordan mestre en kronisk hudsykdom, temahefte 5, Norsk Psoriasisforbund
Nettsteder
- www.eksemskolen.no Universitetssykehuset Nord-Norge
- www.naaf.no Norges astma- og allergiforbund
- www.hudlegekontoret.no Hudlegekontoret i Moss
- www.allergiviten.no Allergiviten for alle (NAAF)
- www.psoung.no Norsk Psoriasisforbund
Viktige begreper
Antihistamin
En gruppe allergimedisiner som virker ved å blokkere histaminreseptorer. Brukes mot type 1-allergi og/eller kløe.
Eksemskole
Opplæringstilbud til pasienter med atopisk eksem. Kurs tilbys ved flere hud- og barneavdelinger og på Internett (www.eksemskolen.no).
Lysbehandling
Behandling av ulike hudsykdommer med ultraviolett stråling, enten til hele kroppen eller på avgrensede områder. Gis gjerne poliklinisk 2-3 ganger ukentlig, vanligvis i 4-8 uker. Behandlingen gjennomføres på hudavdelinger, hudpoliklinikker og hos de fleste privatpraktiserende hudleger.
Våtbandasje
Våtbandasje ("wet-wrap") er et effektivt middel mot behandlingsresistent eksem, særlig ved plagsom kløe. Huden smøres med fuktighetskrem og bandasjeres så med våt bandasje (tørr bandasje ytterst).
Litteratur
Bøker
- Allergy in practice. Ring J.
- Andrews' Diseases of the skin Clinical dermatology. James WD, Berger TG, Elston DM.
- Food allergy. Metcalfe DD, Sampson HA, Simon RA.
- Rook's Textbook of Dermatology. Burns T, Breathnach S, Cox N, Griffiths C.
- Textbook of pediatric dermatology. Harper J, Oranje A, Prose N.
Publikasjoner
- Cork MJ, Britton J, Butler L et al. Comparison of parent knowledge, therapy utilization and severity of atopic eczema before and after explanation and demonstration of topical therapies by a specialist dermatology nurse. British journal of dermatology 2003; 149: 582-589.
- Darsow U, Lübbe J, Taïeb A et al. Position paper on diagnosis and treatment of atopic dermatitis. Journal of the european academy of dermatology and venereology 2005; 19; 286-295.
- Langeland T. Lokalbehandling av atopisk dermatitt med calcineurinhemmere. Tidsskrift for den norske legeforening 2006; 126:321-322.
- O'Connell EJ. The burden of atopy and asthma in children. Allergy 2004; 59 (Suppl.78): 7-11.
- Ramsay HM, Goddard W, Gill S et al. Herbal creams used for atopic eczema in Birmingham, UK illegally contain potent corticosteroids. Archives of disease in childhood 2003; 88: 1056-1057.
- Sampson HA. Utility of food-specific IgE concentrations in predicting symptomatic food allergy. Journal of allergy and clinical immunology 2001; 107:891-896
- Statens legemiddelverk 2007. Riktig bruk av lokaltvirkende immunmodulerende stoffer ved atopisk eksem.
- Thom GA, Halbert AR. Paediatric atopic dermatitis in Perth general practice. Australasian journal of dermatology 2003; 44: 28-33.
- Werfel T. Food allergy. Journal der deutschen dermatologischen Gesellschaft 2008; 6:573-83.
- Williams HC, Burney PGJ, Hay RJ et al. The UK Working Party's diagnostic criteria for atopic dermatitis. Derivation of a minimum set of discriminators for atopic dermatitis. British journal of dermatology 1994; 131: 383-396.
- Zuberbier T, Orlow SJ,Paller AS et al. Patient perspectives on the management of atopic dermatitis. Journal of allergy and clinical immunology 2006; vol 118, nr. 1, 226-232.